一般内科
風邪や腹痛・頭痛、花粉症、便秘などのよくある病気から、生活習慣病(高血圧、コレステロール、血糖、尿酸値の異常)、痛みやケガの処置も行っております。健診で異常を指摘された方のご相談も受け付けております。

内科の症状
- 下痢
- 胸痛
- だるさ
- 頭痛
- 咳
- 咳払い
- のどの痛み
- 発熱
- むくみ
発熱症状がある方へ
予約について
WEB予約システムから「発熱外来」のメニューを選んでご予約ください。
発熱外来で対応できる検査
- インフルエンザ抗原検査
- コロナ抗原検査
- PCR検査
- 溶連菌検査
- アデノウイルス検査
- 結核検査
内科外来
循環器外来
心臓や血管などに関わる疾患を対象とした診断を行っています。
生活習慣病外来
食事や飲酒、運動習慣、喫煙、睡眠不足など生活習慣が関連した疾患の診断を行っています。健診で高血圧症、脂質異常症、睡眠時無呼吸症候群などを指摘された方はご相談ください。
甲状腺外来
甲状腺は喉仏のすぐ下にあります。甲状腺ホルモンを分泌している場所で、新陳代謝を促進する働きがあります。喉や首に腫れやしこりがある、むくんでいる、疲労感、無気力、体重増加などの症状や健診で異常を指摘されましたら、当院へご相談ください。
糖尿病
糖尿病とはインスリンの機能が低下し、血液中の血糖値が増え高血糖になった状態です。
妊婦中に発症し妊娠糖尿病になる方もいます。当院では糖尿病のタイプを調べる検査を行い診断、治療を行います。
禁煙外来
禁煙を何度も失敗してしまう方はニコチン依存症の可能性があります。ご自身の意志だけでは難しいので、医師のサポートを受けて禁煙を目指しましょう。一度ご相談ください。
いびき・睡眠時無呼吸外来
睡眠時無呼吸症候群は、寝ているときに何度も呼吸が止まり様々な症状を起こす疾患です。睡眠時間は足りているはずなのに日中の強い眠気や、いびき、だるさなど症状がある方はご相談ください。
花粉症
アレルギーを根本的に治療する舌下免疫療法に対応しております。
当院でよく診ている疾患
気管支喘息
気管支喘息の症状
喘息は、気道の炎症に伴う慢性的な呼吸器疾患で、特定のトリガーによって発作が引き起こされることがあります。喘息の症状は個人差がありますが、以下は一般的な喘息の症状です。
- 呼吸困難:喘息の主要な症状の1つは呼吸困難です。気道が狭くなることや粘液の異常増加により、息苦しさや息切れが生じます。特に夜間や早朝に症状が悪化することがあります。
- 咳:喘息患者様は乾いた咳が発作として現れることがあります。この咳は特に夜間に頻繁に発生し、炎症が気道を刺激する結果です。
- せききれない感覚:咳きれない感覚は、喘息の典型的な症状の1つで、喉に痰がつまったような感じがします。これは気道の炎症に起因するもので、一般的にせききれない感覚があることが報告されます。
- 胸部の締め付け感:喘息の発作時には、胸部に締め付け感や圧迫感を感じることがあります。これは気道の収縮によるものが原因で呼吸に影響を及ぼします。
- 音の変化:喘息の患者様は、呼吸時に聴診でWheezing(ウィージング)の高い音やRhonchi(ロンカイ)のような低い音が聞こえることがあります。これらの音は気道の狭まりや粘液の詰まりに関連しています。
- 息切れ:喘息の発作中には、急激な息切れが生じ、通常の呼吸が難しくなります。これは緊急の治療を必要とすることがあります。
- 身体疲労:喘息の症状が悪化すると、身体が酸素不足に対処するために余分なエネルギーを消費し、身体疲労が生じることがあります。
喘息の症状は重篤な場合では死に至ることもあり、早期の診断と治療が重要です。クリニックファーストエイドは喘息の診断と管理に専門的なアプローチを提供し、患者様の喘息の症状から解放された快適な生活をサポートします。適切な治療プランを確立するために、医師に相談することが大切です。
気管支喘息の原因
気管支喘息は、気道の炎症により気道が収縮し、過剰な粘液が産生されて呼吸困難を引き起こす慢性的な呼吸器疾患です。気管支喘息の原因は複数あり、個人差がありますが、主な原因には以下の要因が含まれます。
- 遺伝的要因:気管支喘息は家族歴がある場合に発症リスクが高まることがあります。特定の遺伝子変異が喘息の発症に関連していることが研究で示されています。
- アレルギー:アレルギーが気管支喘息の主要な原因の1つです。花粉、ハウスダスト、ペットの毛など、アレルゲンにさらされることで気道が過敏に反応し、症状を引き起こすことがあります。アレルギー疾患の中にアトピー性皮膚炎という病気があり、これと気管支喘息が深い関わりを持つとされています。
- 環境因子:大気中の汚染物質や喫煙にさらされることは、気管支喘息のリスクを高めることが知られています。特に子供が喫煙者の周囲にいる場合、リスクが増加します。
- 呼吸器感染症:呼吸器感染症、特に幼児期にウイルス性の感染症にかかることは、気管支喘息の発症リスクを高めることがあります。感染症が気道の炎症を引き起こす可能性があります。
- 特定の薬物:特定の薬物や薬剤に対する過敏症反応が、気管支喘息の原因になることがあります。非ステロイド性抗炎症薬(NSAIDs)によるアスピリン喘息の発症やベータ遮断薬に夜気管支喘息の増悪などが知られています。
- ストレス:ストレスや感情的な要因が気管支喘息の症状を悪化させることがあるとされています。ストレス管理が重要です。
気管支喘息の原因は多岐にわたり、個人の生活環境や遺伝子、アレルギーによって異なります。喘息患者様は、適切な管理と治療を受け、トリガーを避けることで症状を管理し、健康的な生活を送ることができます。気管支喘息の治療と管理については、医師に相談し、適切なアドバイスを受けることが大切です。クリニックファーストエイドは、気管支喘息の診断と管理に必要な専門的なサポートを提供しております。喘息と疑われる症状がある場合は、クリニックファーストエイドにご相談下さい。
気管支喘息の検査
気管支喘息は、正確な診断と適切な治療と日々の管理が必要な慢性呼吸器疾患です。患者様の症状とリスク因子を評価し、適切な検査を行うことは、病状の理解と治療計画の策定に不可欠です。以下は気管支喘息の検査についての詳細です。
- 身体検査
- 医師は患者様のの胸部を聴診し、呼吸音や雜音を評価します。
- 患者様の呼吸状態や胸部の膨張度などの身体的な兆候を確認します。
- 病歴の詳細
- 患者様の病歴を収集し、症状の発症頻度や症状が出た時の重症度、増悪要因などについて詳しく尋ねます。
- 過去の喘息発作や入院歴、家族歴を聴取いたします。
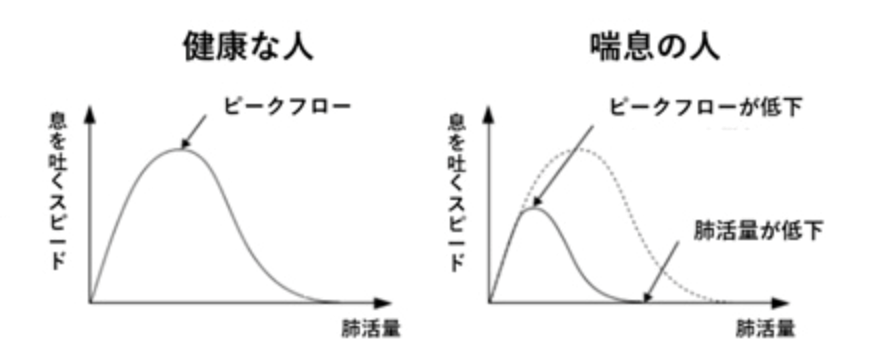
- 肺機能検査(スパイロメトリー)
- スパイロメトリーは、気道の機能を評価する重要な検査です。患者様の吸気と呼気のデータを測定し、グラフ化することによって喘息の診断と重症度の判定に使用します。
- 気道の閉塞度や限局性の問題を確認します。
- アレルギー検査
- アレルギーが気管支喘息の原因となる場合、特定のアレルゲンに対する感受性を評価するアレルギー検査が行われることがあります。これには皮膚テストや血液検査が含まれます。一般的な約40種類のアレルギー項目を調べられる検査もクリニックファーストエイドで行っております。
- レントゲン検査またはCTスキャン
- 胸部X線検査やCTスキャンは、肺の状態や他の疾患の排除のために使用されることがあります。
- 喘息日誌
- 患者様が日常的に症状や薬物の使用を記録することで、喘息の管理と増悪要因の特定に役立ちます。
正確な気管支喘息の診断と症状の重症度を評価するために、これらの検査が組み合わされることが一般的です。患者様の個別の状態に合わせて、医師は適切な検査を選択し、最適な治療計画を立案します。クリニックファーストエイドでは、気管支喘息の診断と管理についての専門的なサポートを提供しており、患者様の健康を最優先に考えています。
気管支喘息の治療
気管支喘息は、気管支が炎症を起こし、収縮することによって呼吸困難や喘鳴音などの症状が現れる慢性的な呼吸器疾患です。適切な治療により、症状を管理し、生活の質を向上させることができます。気管支喘息の治療には以下の要素が含まれます。
- 薬物療法
- 気管支拡張薬(ブロンコダイレイター): 患者様の気管支を拡張し、呼吸を楽にするために使用されます。緊急時の救急薬としても使用されます。
- 抗炎症薬:気道の炎症を抑え、発作を減少させるために使用されます。ステロイドやロイコトリエン拮抗薬などがあります。
- 持続的な治療:患者様に合わせて、吸入ステロイドや長時間作用性気管支拡張薬(LABA)を含む持続的な治療薬が処方されます。
- アレルギー管理
- アレルギーが気管支喘息の発症・増悪因子となる場合、特定のアレルゲンを回避するためのアドバイスが提供されます。アレルゲンの原因検索を行う場合もあります。
- 教育と自己管理
- 患者様に対して、病状の理解や吸入薬の正しい使用法、症状のモニターの仕方を教育させていただきます。また、喘息行動計画を立て、緊急時の対応方法を学びます。
- 運動と生活スタイルの管理
- 適切な運動と健康的な生活習慣のアドバイスを提供し、生活管理や禁煙を奨励します。
- 予防策
- インフルエンザワクチンや肺炎球菌ワクチンなど、感染症を予防するためのワクチン接種が推奨されます。これによって、感染症罹患時の喘息の重症化を防ぎます。
- 重症例の管理
- 一部の患者様では、重症な気管支喘息が進行することがあります。これらの患者様には、注射製剤や生物学的療法などの特別な治療オプションが検討されます。
気管支喘息の治療は、個別の病態や症状に合わせて調整されます。医師との協力が不可欠であり、適切な治療計画の策定が喘息の管理に役立ちます。クリニックファーストエイドでは、気管支喘息の診断から治療までの包括的なサポートを提供し、患者様の健康と快適な生活を支援しています。
膀胱炎
膀胱炎の症状
膀胱炎は、膀胱内の炎症を伴う尿路感染症であり、以下のような症状を引き起こすことがあります。
- 頻尿(頻繁な排尿)
- 膀胱炎患者様は、通常よりも頻繁に尿を排出することがあります。この頻尿感は尿路感染症の一般的な症状です。
- 排尿困難(排尿時の痛みまたは刺激)
- 膀胱炎により、排尿時に痛み、灼熱感、または刺激感、違和感を感じることがあります。これは尿道の炎症に起因します。
- 尿の濁りや血尿
- 膀胱炎の場合、尿が濁り、時には血尿が混じることがあります。これは尿路の炎症によるものです。また、尿に肉眼上は異常が出ない場合もあります。
- 下腹部の違和感・不快感または痛み
- 下腹部に違和感・不快感や痛みを感じることがあります。この痛みは膀胱が炎症を起こしているためです。
- 尿の臭い変化
- 膀胱炎により、尿の臭いが異常になることがあります。特に、細菌感染が関与している場合、尿の臭いが強くなることがあります。
- 全身の不快感
- 一部の膀胱炎患者様は、発熱や全身の不快感を経験することがあります。これは感染が進行している兆候のことがあります。
- 性交時の痛み(性交に関連する膀胱炎の場合)
- 性交に関連した膀胱炎(性交後膀胱炎)の場合、性交時に痛みや不快感を感じることがあります。
膀胱炎の症状は個人によって異なる場合がありますが、一般的には尿路感染症に関連する症状です。膀胱炎の症状が続く場合は、早期に医師に相談し、適切な治療を受けることが重要です。クリニックファーストエイドでは、膀胱炎の症状に関する診察と治療を行っております。
膀胱炎の原因
膀胱炎は、膀胱内の炎症を特徴とする尿路感染症の一つです。通常、膀胱は細菌から守られていますが、さまざまな原因によって感染することがあります。以下は膀胱炎の主な原因です。
- 細菌感染
- 膀胱炎の最も一般的な原因は、大腸菌(Escherichia coli)などの細菌による感染です。これらの細菌が尿道を介して膀胱に侵入し、感染を引き起こします。
- 尿路閉塞
- 尿路閉塞(尿路結石や前立腺肥大症、尿路系の悪性腫瘍など)は、尿の正常な流れを妨げ、細菌が膀胱内に滞在しやすくなります。
- 尿の滞留
- 膀胱に尿が滞留すると、細菌の増殖のリスクが高まります。これは尿の排出が不完全な状況で発生します。
- 性行為
- 性行為によって細菌が尿道に感染し、そこから尿道→膀胱と菌が乗降し、膀胱炎を引き起こすことがあります。この病態を性交に伴う膀胱炎と呼びます。
- 免疫力の低下
- 免疫機能が低下している人々は、細菌感染に対する抵抗力が低くなるため、膀胱炎のリスクが高まります。
- 高齢化
- 年齢が上がると、膀胱の筋肉が弱くなり、尿の滞留や感染リスクが増加します。
- 使用中の異物
- 尿道カテーテルや子宮内避妊具を使用している場合、これらの異物が感染の原因となることがあります。
- 女性
女性は解剖学的に尿道が膣や肛門に近いこと、男性に比べて外界と膀胱の距離が短いため細菌侵入しやすく膀胱炎を起こしやすいことが知られています。
膀胱炎は一般的な感染症であり、通常は抗生物質による治療が行われます。しかし、原因に応じて再発を防ぐための適切な管理が重要です。クリニックファーストエイドでは、5分程度で結果がわかる膀胱炎の迅速尿検査から治療と予防策についてのアドバイスを行っております。
膀胱炎の検査
膀胱炎の症状が現れた場合、医師は正確な診断を行うためにいくつかの検査を実施することがあります。以下は一般的な膀胱炎の検査方法です。
- 尿検査
- 尿検査は、膀胱炎の最も一般的な検査方法です。尿中に白血球や細菌が存在するかどうかを確認し、感染の有無や炎症の程度を評価します。また、炎症によって傷ついてしまった尿管から出血などすることがあるため、尿中の赤血球や蛋白質なども検査対象となります。当院では迅速尿検査を採用しており、5分程度で尿検査の結果がわかり、スムーズに治療を行うことができます。
- 尿培養
- 尿培養は、細菌感染の種類を特定するための検査です。感染の原因となる細菌を特定し、適切な抗生物質の選択に役立ちます。
- 尿路造影検査
- 尿路造影検査は、尿路の異常や閉塞を評価するために使用されるX線検査です。尿路内の異常を確認し、原因を特定するのに役立ちます。
- 膀胱内視鏡検査(膀胱鏡検査)
- 膀胱内視鏡検査は、膀胱の内部を直接観察するための検査です。柔軟に可動するチューブに取り付けられたカメラを膀胱に挿入し、異常や炎症を確認します。
- 画像検査
- 膀胱炎の原因となる異常を探るために、超音波検査やCTスキャンなどの画像検査が行われることがあります。
検査の種類は症状や患者様の状態によって異なります。医師は症状と検査結果を総合的に評価し、適切な治療プランを立てます。膀胱炎の早期診断と治療は、合併症の予防に役立ちます。クリニックファーストエイドでは、適切な検査からスムーズな治療を心がけて診察を行なっております。
膀胱炎の治療
膀胱炎は、適切な治療を受けることで通常は回復します。治療のアプローチは、症状の重症度や原因に応じて異なることがあります。以下は膀胱炎の治療の選択肢についての詳細です。
- 抗生物質の処方
- 膀胱炎で、一番多い原因が細菌感染です。
- 細菌感染が原因の場合、医師が適切な種類の抗生物質を処方します。患者様は処方された薬を指示通りに服用することが重要です。抗生物質療法は通常、数日間にわたり抗生物質を内服していただきます。
- 症状の管理
- 痛みや発熱などの症状を軽減するため、痛み止めや解熱剤が処方されることがあります。これにより、患者様の快適さが向上します。
- 水分摂取の増加
- 膀胱炎の治療中、十分な水分を摂ることが推奨されます。これにより、尿を頻繁に排出し、細菌を体外に排除するのに役立ちます。
- 予防策のアドバイス
- 医師は、再発を防ぐための予防策についてアドバイスを提供することがあります。これには、適切な衛生習慣の実践、十二分な水分摂取、尿路感染のリスク要因の管理が含まれます。
- 重症な場合の入院
- 一部の症例では、菌が血液中に入ると敗血症が起こり容体が重症化し、高熱、嘔吐、腎機能に影響を及ぼすことがあり、入院が検討されます。
膀胱炎の治療は原因などによって個別に治療プランが提供されます。状態に合わせた早期の診断と治療は、合併症のリスクを軽減し、症状の改善に寄与します。クリニックファーストエイドでは、患者様に対する適切な診断と治療、詳細なアドバイスを提供しております。
高血圧
高血圧とは
高血圧症は、慢性的に血圧が高すぎる状態が続く病気です。高血圧治療ガイドライン2019によると高血圧の基準は「収縮期血圧140mmHg以上/拡張期血圧90mmHg以上」とされています。
高血圧が続くと、血管の内側から常時圧力がかかることで血管が硬くなる「動脈硬化」と呼ばれる状態になります。その結果、脳血管疾患(脳梗塞や脳出血)心疾患(心筋梗塞、心不全)を引き起こす可能性が高まります。しかし、高血圧という状態だけでは自覚症状に乏しく、一般に、病気であると認識することがなかなかできません。高血圧症が「サイレント・キラー(沈黙の殺し屋)」と呼ばれるゆえんです。
これら脳血管疾患、心疾患になると最悪は命を落とすこともあり、そうでなくても麻痺や寝たきりなどの重篤な障害が残ったまま残りの生活を過ごさなければならなくなることも少なくありません。そうならないためにも、降圧剤(血圧を下げる薬)を継続的に内服していくことは、非常に重要です。
高血圧の症状
高血圧(または高血圧症)は、血圧が正常値を超えて上昇する状態を指します。高血圧はしばしば「沈黙の殺人」とも呼ばれ、症状があまり感じられないことが多いため、気付かずに進行することがあります。しかし、高血圧は深刻な健康リスクを伴うため、早期発見と管理が重要です。
以下は、高血圧の一般的な症状ですが、症状がある場合でも無い場合でも、高血圧の診断と管理は医師の指導のもとで行うべきです。
- 頭痛:高血圧の一部の人は頭痛を経験することがあります。これは通常、重度の高血圧の場合にみられる症状です。
- 動悸:心臓が通常よりも多くの労力を必要とするため、動悸や息切れが起こることがあります。
- ふらつき感:一部の人はふらつき感やめまいを感じることがあります。これは、脳への血液供給が不足している場合に起こることがあります。
- 視覚障害:高血圧が網膜に影響を及ぼす可能性があり、視覚障害や血管病変が現れることがあります。
- 疲労感:持続的な高血圧は、疲労感や体力の低下を引き起こすことがあります。
- 胸痛:高血圧によって心臓に負担がかかることがあり、胸痛が発生することがあります。
- 血尿:高血圧により、腎臓に損傷が生じ、血尿が発生したり腎障害が起こることがあります 。
高血圧の症状がある場合、または高血圧のリスク因子がある場合、定期的な健康診断を受け、血圧を測定することが大切です。また、生活習慣の改善や医師の処方に従い、高血圧の管理を行うことが重要です。高血圧は放置せず、早期に対策を講じることで、健康へのリスクを軽減できます。クリニックファーストエイドでは健康診断もとり行っております。ご興味のある方はお問い合わせください。
高血圧の原因
高血圧の原因について詳しく説明します。高血圧は慢性的な健康問題であり、様々な要因によって引き起こされることがあります。
- 遺伝的要因:遺伝的な傾向が高血圧の原因となることがあります。家族に高血圧の人がいると、遺伝的な要因が高血圧のリスクを増加させる可能性が高まります。
- 生活習慣:不健康な生活習慣は高血圧の主要な原因の一つです。高塩分の食事、高脂肪の食事、肥満、喫煙、運動不足などが高血圧のリスクを増加させます。
- ストレス:長期間にわたる慢性的なストレスは、血圧を上昇させることがあります。ストレスによって血管が収縮し、血圧が上昇します。
- 年齢:年齢が上がるにつれて、血管が硬化しやすくなり、血圧が上昇する傾向があります。高齢者において高血圧の発症率が高いです。
- 副腎腫瘍:一部の副腎腫瘍は、アルドステロンというホルモンを過剰に分泌することがあり、これが高血圧の原因となることがあります。副腎腫瘍は日頃の検診ではなかなか発見されずらく、ホルモンの量を測定する採血やCT検査が必要です。当院でも、高血圧の方に関してはホルモンの異常がないか検査しております。血圧の薬を飲んでもなかなか血圧が下がりにくいなどは、ホルモン異常の可能性があります。一度、当院までご相談ください。
- 薬物:一部の薬物や特定の医薬品の副作用として、高血圧が引き起こされることがあります。これには非ステロイド性抗炎症薬(NSAIDs)、一部の抗うつ薬、ホルモン補充療法、特定の漢方などが含まれます。
- 基礎的な健康状態:高血圧は他の健康状態と関連していることがあります。糖尿病、腎臓疾患、睡眠時無呼吸症候群などが高血圧の原因やリスク因子となります。
これらの要因は高血圧のリスクを増加させる可能性がありますが、高血圧は早期に発見し、適切に管理することができます。
また、高血圧は予防可能であり、生活習慣の改善、健康的な食事、適切な運動、ストレス管理などが高血圧の予防に役立ちます。高血圧の治療については、医師の指導に従い、必要に応じて薬物療法を受けることが重要です。
高血圧の検査
高血圧の検査について詳しく説明します。高血圧の早期発見と適切な管理は重要です。以下は、高血圧の検査方法についての詳細です。
- 血圧測定:高血圧の診断は、血圧測定によって行われます。通常、医療機関やクリニックで行われるが、一部の人は自宅での自己測定も行うことができます。血圧測定は、上(収縮期血圧)と下(拡張期血圧)の数値で表されます。高血圧は、通常、収縮期血圧が140mmHg以上、または拡張期血圧が90mmHg以上の場合に診断されます。高血圧の診断には、通常、複数回の血圧測定が必要です。一つの高血圧の測定結果だけで診断を下すのではなく、複数の機会で測定し、高血圧が一貫して存在することを確認します。
- 24時間血圧モニタリング:高血圧の評価には、24時間血圧モニタリングと呼ばれる方法もあります。これは、通常の生活状況下で血圧を継続的に測定し記録する方法で、より正確な評価が可能です。手術後の血圧の評価のために、入院中の患者様で使用されることがあります。
- その他の検査:血圧が高い場合、医師は基礎的な健康状態を評価するために追加の検査を実施することがあります。これには、血液検査、尿検査、心電図、心臓超音波検査、頸動脈超音波検査、腎臓の評価などが含まれます。高血圧の原因の一つであるホルモン、アルドステロンの量は血液検査によって診断が可能です。
- リスク評価:高血圧の診断後、医師は患者様のリスク要因を評価し、関連する健康問題や合併症のリスクを評価します。特に脳血管疾患、心臓の血管の病気である冠動脈疾患の予防へ向けた他のリスクへの検査は大事です。
- 病歴・生活習慣の評価:医師は患者様の病歴を詳しく評価し、家族歴や生活習慣なども考慮に入れます。
高血圧の検査は、早期発見と適切な治療のために重要です。高血圧は無症状のことが多いため、定期的な健康チェックや血圧モニタリングが推奨されます。高血圧が確認された場合、医師の指導に従い、適切な治療と生活習慣の改善を行うことが大切です。
高血圧の治療
高血圧の治療について詳しく説明します。はじめは無症状であることが多いですが、深刻な合併症をきたす怖い疾患です。早期発見、治療が非常に大事になってきます。以下は、高血圧の治療に関する詳細な情報です。
- 生活スタイルの変更
- 食事改善:高塩分、高脂肪、高カロリーな食事を避け、野菜、果物、全粒穀物、低脂肪乳製品、魚、鶏肉などの健康的な食品を摂ることが重要です。
- 運動:週に150分以上の有酸素運動や筋力トレーニングを行うことが勧められます。
- 体重管理:適切な体重を維持することが高血圧の管理に役立ちます。先にも述べたとおり、肥満は高血圧を増悪させます。
- 塩分摂取の制限:食事中の塩分摂取を制限し、加工食品や外食での高塩分食品の摂取を注意することが大切です。
- アルコール制限:多量のアルコールを長期にわたり摂取すると、血圧は、平均約5mmHg~10mmHg程度上昇します。過度な飲酒は血圧を上昇させますので、飲んだとしても適量なアルコール摂取が勧められます。
- 薬物療法
- 生活スタイルの変更だけでは高血圧がコントロールできない場合、医師は降圧薬を処方することがあります。
- 一般的な降圧薬にはカルシウム拮抗薬、利尿薬、ベータ遮断薬、ACE阻害薬、ARB(アンジオテンシン受容体拮抗薬)などがあります。
- 医師の指示に従って薬物を適切に服用することが大切です。定期的な医師の診察も重要です。
- 定期的なモニタリング
- 高血圧患者様は定期的に医師による血圧モニタリングを受ける必要があります。
- 血圧の変化や健康状態の評価に基づいて、治療計画を調整することがあります。
- 合併症の予防
- 高血圧は心臓病、脳卒中、腎臓疾患などの合併症のリスクを高めるため、治療は合併症の予防にも役立ちます。
- 健康的な生活習慣と薬物療法の組み合わせが合併症のリスクを軽減します。
高血圧の治療は個別にカスタマイズされるべきであり、患者様の健康状態やリスク要因に応じて調整されます。医師の指導に従い、定期的なフォローアップを受けることが、高血圧を管理し合併症を予防する鍵です。
不整脈
不整脈の症状
不整脈とは、心臓の正常なリズムが乱れる状態を指します。通常、心臓は一定のリズムで拡張と収縮をして血液を送り出しますが、不整脈の場合、このリズムが乱れたり速くなったり遅くなったりします。不整脈は時には無害なこともありますが、重大な心臓疾患の兆候である場合もあります。
不整脈の症状は個人によって異なりますが、一般的な症状には以下のものがあります。
- 心臓の動悸感や異常な鼓動
- 呼吸困難や息切れ
- 胸痛または不快感
- めまいやふらつき
- 意識喪失(一部の場合)
これらの症状が持続する場合、または重症である場合、専門医の評価が必要です。
不整脈の種類
不整脈にはいくつかの種類があります。主要な種類には以下のものがあります。
- 上室性頻拍:心臓の上部(心房)のリズムが乱れる状態で、最も一般的な不整脈の一つです。
- 心室性不整脈:心臓の下部(心室)のリズムが乱れる状態で、重症の不整脈として知られています。
- 徐脈性不整脈:心臓のリズムが遅くなる状態で、通常は健康な若者にはあまり見られませんが、年齢とともにより一般的になります。
不整脈の原因
不整脈は、心臓のリズムが正常でない状態を指します。この状態はさまざまな要因によって引き起こされます。不整脈の主な原因について以下で説明します。
- 心臓の構造的異常:不整脈は、心臓の異常や構造的な問題に関連していることがあります。心臓の弁の異常や心筋の肥大などが、不整脈を引き起こす要因となります。
- 冠動脈疾患:冠動脈疾患は、心臓に酸素や栄養を供給する冠動脈に問題がある状態を指します。心臓の酸素が不足し、そのストレスにより心臓のリズムが乱れ、不整脈が発生する可能性が高まります。
- 高血圧:高血圧は、心臓に過度の負担をかけることがあり、不整脈の原因となります。高血圧が長期間続くと、心臓のリズムが不規則になることがあります。
- 薬物の副作用:一部の薬物は不整脈の原因となる可能性があります。特に覚醒剤や過剰なカフェイン摂取は、心臓のリズムに影響を与えることが知られています。
- ストレスと不整脈:長期間にわたるストレスや過度の精神的な負担は、不整脈を誘発することがあります。ストレスが自律神経系に影響を与え、心臓のリズムを乱す可能性があります。
- 遺伝的要因:不整脈は遺伝的な要因によっても引き起こされることがあります。家族歴に不整脈がある場合、遺伝的な影響が考えられます。
- アルコールと喫煙:過度のアルコール摂取や喫煙は、心臓に有害な影響を与え、不整脈の発生リスクを高めることがあります。
これらの原因の組み合わせによって不整脈が発生することもあります。不整脈の症状やリスク要因について心配な場合、専門家の診察を受けることが重要です。クリニックでは、不整脈に関する正確な診断と治療を提供していますので、ご相談いただければと思います。また、生活習慣の改善や適切な治療を通じて、不整脈の管理と予防が可能です。
不整脈の検査
不整脈の検査についての情報を提供します。当クリニックでは、不整脈の正確な診断を行い、適切な治療プランを提供しております。以下が、不整脈の検査でよく使用される検査です。
- 心電図 (ECG):不整脈の診断に最も一般的に使用される検査法です。この検査では、心臓の電気的な活動を記録し、不整脈の有無や種類を確認します。安全で簡便な方法であり、数分で結果が得られます。
- ホルター心電図:通常の心電図では不整脈が検出されない場合でも、ホルター心電図は長期間にわたる心臓の活動を記録するため、不整脈を診断するのに役立ちます。患者様が通常の日常生活を送りながら、心電図のデータを収集します。
- ストレステスト:不整脈が運動時に発生する場合、ストレステストが有用です。運動中に心電図を記録し、不整脈の発生を確認します。また、特定の状況で不整脈が誘発されるかどうかも確認できます。
- 心臓超音波検査:心臓の超音波画像を取得し、心臓の構造と機能を評価します。不整脈の原因となる心臓の異常や弁の問題を確認するのに役立ちます。
クリニックファーストエイドでは、専門的なスタッフと最新の医療機器を用いて行っており、患者様に合った最適な診断方法と治療プランを提供しています。
不整脈に関するご心配や症状がある場合、遠慮せずにご相談いただき、早期の診断と適切な治療を受けることが大切です。お気軽にご相談いただければと思います。
不整脈の治療
不整脈の治療について理解していただくため、当クリニックの不整脈治療に関する情報をご紹介します。不整脈は心臓のリズムが異常な状態を指し、重要な臨床症状であると言えます。不整脈の治療は、患者様の症状、状態、原因に基づいて個別に決定されます。以下では、不整脈の治療オプションについて詳しく説明します。
- 薬物療法
不整脈の症状を改善し、心臓のリズムを正常化するために薬物が使用されます。薬物の選択は、不整脈の種類や原因、患者様の症状に基づいて行われます。薬物治療は、軽症から中等度の不整脈に効果的であり、多くの場合で薬物療法が用いられます。 - カテーテルアブレーション
不整脈の病変部位を三次元的に特定し、カテーテルを用いて異常な組織を焼却または凍結する侵襲的なな治療法です。カテーテルアブレーションは特に上室性頻脈や心室性頻拍に対して有効です。 - ペースメーカー
心臓のリズムを安定化するためにペースメーカーが使用されます。洞徐脈や房室ブロックなどの徐脈性不整脈への治療に適しています。 - 植込み型除細動器
心室性頻脈や心室細動の危険性が高い患者様には除細動器が埋め込まれることがあります。除細動器は異常な心臓リズムを正常に戻すために使用されます。 - 不整脈手術
一部の患者様には不整脈の手術が選択されることがあります。不整脈の原因を解決し、心臓の正常なリズムを回復させるための手術です。
当クリニックでは、不整脈治療において経験豊富な医師が患者様に最善のケアを提供しています。不整脈に対する治療は患者様の個別の状態に合わせて計画され、安全かつ効果的な方法で管理を行います。私たちクリニックファーストエイドでは、患者様の健康を第一に考え診断、検査、治療を行なっております。
不整脈に関するご質問やご心配がある場合、お気軽にご相談いただければと思います。
心臓弁膜症
心臓弁膜症の症状
心臓弁膜症の症状について詳しく説明します。心臓弁膜症は、心臓の弁に問題がある状態で、その症状は病態の進行度によって異なります。
- 狭窄弁膜症の症状
- 狭窄した心臓弁が血液の流れを制限し、症状が現れることがあります。
- 呼吸困難:血流が悪くなることによって、酸素の供給が減り、労力を要する活動時(酸素が多く必要な時)に息切れが起こることがあります。
- 疲労感:狭窄した弁により心臓が効率的に血液を送り出せないため、酸素の供給が低下し疲れやすくなります。
- 胸痛または不快感:狭窄により心臓の負担が増え、胸部不快感や痛みが生じることがあります。
- 逆流弁膜症の症状
- 逆流弁膜症では、心臓弁が正しく閉じず、血液が逆流することがあります。
- 呼吸困難:酸素を全身に供給するために、心臓に余分な負荷をがかかり、息切れが起こります。
- 足や足首の浮腫:血液の鬱滞が起こり身体の一部、特に下半身に浮腫を引き起こすことがあります。
- 疲労感:心臓が効率的に血液を送り出せないため、心臓の負荷が増え、疲れやすくなります。
- 症状の進行
- 心臓弁膜症の症状は進行する可能性があり、軽度から重度までさまざまです。病態の進行に応じて、症状の程度も変わります。
- 注意が必要な場合
- 心臓弁膜症の症状がある場合、早期の診断と治療が重要です。医師の指示に従い、定期的なフォローアップを受けることが大切です。
心臓弁膜症の症状は個人によって異なるため、疑わしい症状がある場合、医師の診察を受けることが大切です。
心臓弁膜症の原因
心臓弁膜症の原因にはさまざまな要因が関与しています。以下に、心臓弁膜症の主な原因を説明します。
- 先天性異常
- 先天性心臓弁膜症は、出生時から心臓弁に異常がある状態です。これは胎児の発育過程で心臓弁が正しく形成されなかったために発症します。
- 後天性感染症
- 後天性心臓弁膜症は、感染症が原因で心臓弁に損傷が生じる状態です。感染症の原因として、リウマチ熱や感染性心内膜炎があります。
- 加齢による変化
- 加齢に伴い、心臓弁柔軟性を失い硬くなり、閉じる際の漏れが生じやすくなります。これは特に僧帽弁に関連しており、高齢者によく見られます。
- リウマチ熱
- リウマチ熱は、喉の感染症に起因する自己免疫疾患で、心臓弁に損傷を与えることがあります。リウマチ熱に罹患した場合、心臓弁膜症が発症するリスクが高まります。
- 高血圧
- 長期間にわたる高血圧は、心臓弁に圧力をかけ、硬化を引き起こす可能性があります。
- 薬物または物質の使用
- 一部の薬物や物質の乱用は、心臓弁に有害な影響を与えることがあります。
- 遺伝的要因
- 心臓弁膜症は家族内で遺伝的な要因によって発症することがあります。遺伝的傾向を持つ家族では、疾患のリスクが高まります。
心臓弁膜症の原因は多岐にわたり、個人差があります。疾患の原因を正確に特定し、適切な治療を受けるためには、医師の診断とフォローアップが不可欠です。
心臓弁膜症の検査
心臓弁膜症の検査には、病状の評価や診断に役立つさまざまな方法があります。以下は、心臓弁膜症の検査についての詳細な説明です。
- 聴診
- 心臓弁膜症の初期段階では、医師が聴診器を使って心臓の音を評価します。異常な音や雑音が聞こえることがあり、聞こえ方によって異常部位を特定することができます。
- 心電図(ECG)
- ECGは心臓の電気的な活動を記録するための検査で、心臓の不規則な拍動や異常を検出するのに役立ちます。心臓のどこに負荷がかかっているかもわかり、原因の特定だけでなく、病態の評価にも使用できます。
- 胸部X線
- X線検査は心臓の大きさや形状、弁膜症の影響で水の溜まってしまった肺の状態を評価するのに役立ちます。治療の効果判定にも用いられます。
- 超音波検査
- 心臓超音波検査は、心臓の詳細な画像を提供する非侵襲的な検査です。心臓弁の形状、弁の運動、血液の流れ、異常な拡大などを評価します。リアルタイムに弁の動きや心臓の機能の評価ができ、心臓弁膜症では最も有用な検査といえます。
- 心臓カテーテル検査
- 心臓カテーテル検査は、より詳細な心臓の血流の情報が必要な場合に行われます。カテーテルを血管を介して心臓に挿入し、心臓内部の詳細を確認します。
- 心臓MRI
- 心臓MRIは、心臓の詳細な画像を提供し、心臓弁膜症の評価に役立ちます。
これらの検査は、心臓弁膜症の種類や進行度を評価し、適切な治療プランを策定するのに役立ちます。心臓弁膜症の症状やリスク因子がある場合、定期的な検査と治療、医師のフォローアップが重要です。心配な症状がある方は心臓弁膜症の検査が必要ですので、医師に相談することをお勧めします。
心臓弁膜症の治療
心臓弁膜症は、心臓の弁が正常に機能しない状態を指します。治療のアプローチは、症状の重症度、弁の損傷の程度、患者様の健康状態に基づいて個別に決定されます。以下は一般的な治療法の概要です。
- 薬物療法
- 心臓弁膜症の軽度から中等度の症状を持つ患者様には、薬物療法が一般的に使用されます。交感神経抑制薬(交感神経を抑え心臓の負荷を減らす薬)、抗不整脈薬(心臓のリズムを調整する薬)、抗凝固薬(血液をサラサラにする薬)、弁膜症症状を緩和する薬が含まれます。
- 心臓カテーテル手術
- 重症な弁膜症の場合、心臓カテーテル手術が必要になることがあります。これは心臓カテーテル検査と同様のプロセスで行われ、異常な弁を修復または置換するために使用されます。
- 開胸手術
- 一部の患者様にとっては、心臓の開胸手術が必要となります。この手術では、弁を修復または置換するために胸を開ける必要があります。
- 治療のフォローアップ
- 心臓弁膜症の治療開始後は、定期的なフォローアップが必要です。症状や弁の状態をモニタリングし、薬物療法の調整や必要に応じて追加の処置を提案することがあります。
治療の選択肢は患者様の個別の状態によって決定されます。心臓弁膜症は進行性の疾患であるため、早期の診断と治療が重要です。心配な症状がある場合は医師まで相談ください。
心筋症 (Cardiomyopathy)
心筋症の症状と早期発見の重要性
心筋症は心臓の疾患の一つで、早期発見が重要な疾患です。以下は心筋症の症状についての詳細な説明です。
- 胸痛:心筋症の主要な症状は胸痛です。これは胸部に圧迫感や不快感を伴うことがあり、特に運動やストレス時に現れやすいです。胸痛がある場合は医師に相談し必要な検査をすることが望まれます。
- 呼吸困難:心筋症が進行すると、心臓のポンプ機能が低下し、体に酸素を供給する能力が減少します。これにより、呼吸困難や息切れが生じ、日常生活に支障をきたすことがあります。
- 動悸と不規則な心拍:心臓へのストレスから不整脈が起こります。心臓のリズム異常により、不規則な心拍や動悸が現れることがあります。これは心筋症の典型的な症状であり、心臓の負荷から起こる機能異常を示す兆候です。
- ふらつき感と失神:血液供給が不足することが脳の酸素不足を生み出して、めまい、時には失神を引き起こすことがあります。これらの症状は、心筋症の進行を示す警告サインとして重要です。
心筋症は進行性の疾患であるため、早期発見と治療が重要です。症状に気づいたら、医療機関を受診し、医師からの適切な評価と治療を受けることが必要です。クリニックファーストエイドでは心筋症の早期発見と診断、専門的なサポートを提供しております。
心筋症の原因とリスク要因について
心筋症は心臓の筋肉である心筋に異常が生じる疾患であり、その原因は複数の要因に関連しています。以下は心筋症の原因とリスク要因についての詳細な説明です。
遺伝的要因
心筋症は家族歴と関連しており、遺伝的な要因が発症のリスクに影響を与えることがあります。特定の遺伝子変異が心筋症の発症に関与していることが知られています。
- 高血圧:高血圧は心筋症のリスク要因の一つです。持続的な高血圧が心臓に過度の負担をかけ、心筋の異常な肥大やや機能の低下を引き起こすことがあります。
- 心臓弁膜症:心臓弁膜症と呼ばれる心臓の弁の異常も心筋症の原因となります。弁膜症により血液の流れが妨げられ、心臓の負荷が増加します。
- 毒物・薬物の摂取:一部の毒物や薬物の乱用が心筋症を引き起こす可能性があります。アルコールや覚せい剤の長期間の摂取が問題となることがあります。
- ウイルス感染:心筋症はウイルス感染によっても引き起こされることがあります。ウイルスが心筋に直接ダメージを与えることが原因です。
- 自己免疫疾患:自己免疫疾患に罹患している場合、免疫系が誤って心筋を攻撃することがあり、心筋症の発症に関与することがあります。
心筋症の原因は多岐にわたり、個人の健康状態や生活スタイルも影響します。定期的な健康診断やリスク要因の管理は、心筋症の予防と早期発見に役立ちます。クリニックファーストエイドでは、心筋症に関する検査、診断や専門的なサポートを提供しております
心筋症の検査方法と診断プロセス
心筋症の診断は、症状やリスク要因の評価、検査結果の解釈など、専門的なプロセスを必要とします。以下は心筋症の検査についての詳細な説明です。
- 症状の評価:心筋症の検査プロセスは、まず患者様の症状や身体の不調を詳細に評価することから始まります。胸痛、呼吸困難、動悸などの症状が確認されるかどうかが重要です。
- 家族歴の評価:家族歴も重要な情報です。心筋症は遺伝的な要因が関与することがあるため、家族内での発症歴を調査します。
- 身体検査: 医師は身体検査を行い、心臓の音や脈拍、浮腫などの身体の異常を評価します。
- 12誘導心電図:心電図は心臓の電気的な活動を記録するために使用されます。心筋症では不規則な心拍や異常な波形が検出されることがあります。
- 心臓超音波:心臓エコー検査は、心臓弁の形状、弁の運動、血液の流れ、異常な心筋の動きなどを評価します。リアルタイムに心筋の動きや心臓の機能の評価ができ、心筋症では最も有用な検査といえます。
- 心臓MRIやCTスキャン:心臓MRIやCTスキャンは、より詳細な画像を提供し、心臓の異常や疾患の診断に役立ちます。
- 心臓カテーテル検査:心臓カテーテル検査は、血管を介して心臓にカテーテルを挿入し、詳細な診断や治療を行うために使用されることがあります。
- 血液検査:血液検査を通じて、心臓に関連する酵素やマーカーの検出や炎症の有無を評価します。
心筋症の正確な診断にはこれらの検査が組み合わさります。診断が確定した場合、治療プランの策定が行われ、患者様の心臓の状態を最適に管理します。当クリニックでは心筋症の検査と診断に関する詳細な情報や専門的なケアを提供しております。
心筋症の治療方法
心筋症は重要な心臓の疾患であり、効果的な治療と管理が必要です。当クリニックでは、最新の治療オプションとアプローチを提供し、心筋症患者様の健康を最適に管理します。
心筋症の治療アプローチ
- 薬物療法:心筋症の治療には、薬物療法が一般的に使用されます。これには血圧降下薬、利尿薬、抗不整脈薬、血管拡張薬などが含まれます。患者様の症状や状態に応じて複数の薬物が併用されることがあります。
- 生活スタイルの改善:健康な生活スタイルの維持が心筋症の管理に重要です。禁煙、適切な食事、適度な運動、ストレス管理などが含まれます。栄養士やリハビリテーション専門家のアドバイスがサポートとなります。
- 手術:一部の心筋症患者には手術が必要な場合があります。選択肢として心臓移植などが含まれることもあります。手術の選択は患者様の状態に応じて個別に決定されます。
- 心臓リハビリテーション:心臓リハビリテーションプログラムは、心筋症患者様の体力を改善し、生活の質を向上させるのに役立ちます。専門家による監督下での運動、教育、カウンセリングが提供されます。
治療の個別化と継続的なフォローアップ
患者様の原因ごとに異なります。当クリニックでは、患者様の状態を評価し、最適な治療プランを個別に設計します。また、治療の効果をモニタリングし、必要に応じて調整します。継続的なフォローアップと定期的な健康診断が、患者様の健康を最良の状態で保つのに役立ちます。
心筋症の治療についてご心配なことがあれば、当クリニックの医師と相談いただくことができます。患者様の健康と快適な生活をサポートするために、最新の治療オプションを提供しております。
心不全
心不全の症状
心不全は、心臓が十分な血液を体に送り出せない状態を指します。この疾患は、心臓のポンプ能力が低下し、身体のさまざまな部分に影響を与えます。心不全の主な症状は以下の通りです。
- 息切れ:心不全の患者様は、特に身体を動かすと息切れを経験しやすいです。安静時でも息切れが生じることがあります。
- 浮腫:心不全は体内の液体のバランスを乱し、特に足首や足の浮腫(むくみ)を引き起こすことがあります。
- 疲労感:心臓が効率的に血液をポンプできないため、身体全体が酸素不足になり、持続的な疲労感が生じます。
- 不整脈:心不全は心臓にストレスがかかった結果、不整脈の原因となり、不規則な心拍が生じることがあります。
- 夜間頻尿:心不全により体内の余分な液体が蓄積するため、夜間に頻尿が生じることがあります。
- 食欲不振:心不全の患者様は、食欲不振を経験しやすく、体重減少が見られることがあります。
- 集中力の低下:酸素供給の不足により、認知機能に影響を及ぼし、集中力の低下や混乱が生じることがあります。
- 咳:心不全により液体が肺にたまることがあるため、患者様は慢性的な咳を経験することがあります。
これらの症状は、心不全の程度や進行度に応じて異なる場合があります。心不全が進んでしまう前に、早期の診断と適切な治療が重要です。当クリニックでは、経験豊富な医師が心不全に対する包括的なケアを提供し、患者様の健康をサポートしております。心不全に関する心配やお悩みがある場合、当クリニックまでお気軽にご相談いただければと思います。
心不全の原因
心不全は、心臓のポンプ機能が低下し、心臓が効率的に血液を体に供給できない状態であり、さまざまな要因によって引き起こされます。正確な診断と適切な治療のために、心不全の主な原因を把握することが重要です。以下では、心不全の主要な原因について説明します。
- 冠動脈疾患
- 冠動脈(心臓に酸素と栄養を供給する血管)が狭窄や閉塞する疾患です。酸素が行かなくなった範囲の心臓の筋肉が破壊されその部分の心臓の動きが低下してしまう心不全の主要な原因の一つです。
- 高血圧
- 長期間にわたる高血圧は、心臓に過度の負荷をかけ、心筋が異常に肥大して、心臓自身が疲れてしまう原因となります。これが心不全の要因となります。
- 心臓弁膜症
- 心臓弁の拡張や狭窄によって、心臓の弁膜症が発生し、心臓のポンプ機能が悪化したり、効率よく血液を全身に送り出せないことにより、心臓に負担がかかり機能が低下してしまいます。
- 心筋症
- 心筋症は心臓の筋肉自体の障害で、心臓が血液を適切にポンプ作用によって血液を送り出さすことができなくなってしまいます。遺伝的な要因や感染症によって引き起こされることがあります。
- アルコールや薬物の乱用:長期間のアルコールや薬物の乱用は、心臓筋にダメージを与え、心不全の原因となり得ます。
- 遺伝的要因:家族歴に心不全がある場合、遺伝的な要因が関与することがあります。
これらの原因は単独で心不全を引き起こすこともありますが、通常は複数の要因が組み合わさってリスクが高まります。心不全の早期発見と適切な治療は、患者様の健康を守るために不可欠です。クリニックファーストエイドでは、心不全に関する診断、検査、治療、アドバイスを提供し、患者様の健康をサポートしております。心不全に関するご質問や懸念がある場合、お気軽にご相談いただければと思います。
心不全の検査
心不全の正確な診断は、適切な治療プランを策定するために不可欠です。心不全の検査にはさまざまな方法があり、患者様の症状に基づいて選択されます。以下では、心不全の検査について説明します。
- 胸部聴診及び身体診察
- 医師は聴診器を使って心臓の音を評価し、異常な心雑音や弁の問題を検出します。また、浮腫や肺音の変化も注意深く調べます。
- 心電図
- 心電図は心臓の電気活動を記録するための検査で、不整脈や心臓の拡大を検出するのに役立ちます。
- 胸部X線
- 胸部X線は心臓と肺の状態を評価するために使用され、異常な心臓の拡大や肺に水が溜まってしまった肺うっ血の兆候を見つけるのに役立ちます。
- 超音波心臓検査
- 超音波心臓検査は、心臓の構造や機能を詳しく評価するのに使用され、心不全の原因や程度を特定するのに役立ちます。心不全では心臓の動きに異常があ現れ、収縮不全や拡張不全が起こります。リアルタイムに心臓の動きを観察できることから心不全の評価をするには最も有用な検査といえます。
- 心臓MRI
- 心臓MRIは、心臓の組織や血管を詳細に視覚化し、心不全の原因を明らかにするのに役立ちます。
- 心臓CTスキャン
- 心臓CTスキャンは、冠動脈や心臓の解剖学的な詳細を視覚化し、冠動脈疾患のスクリーニングに使用されることがあります。
- 心臓カテーテル検査
- 心臓カテーテル検査は、冠動脈や心臓の弁の状態を詳しく評価し、必要に応じて治療を行うために使用されます。
- 血液検査
- 特定の血液検査は、心臓の機能を示すマーカーを測ることによって治療の効果判定などに用います。
これらの検査は、心不全の原因や進行度を特定し、適切な治療プランを策定するのに役立ちます。クリニックでは、経験豊富な専門家が心不全の検査を適切に実施し、患者様の健康をサポートします。心不全に関するご質問や懸念がある場合、お気軽にご相談いただければと思います。私たちの目標は、患者様の心臓の健康を最優先にすることです。
心不全の治療
心不全は、心臓が効率的に血液を体に供給できない状態であり、患者様の症状や原因に応じて異なるアプローチで治療されます。心不全の治療は、症状の緩和、生活の質の向上、進行の抑制を目指します。以下では、心不全の治療オプションについて詳しく説明します。
- 薬物療法
- 心不全の治療には、さまざまな薬物が使用されます。これらの薬物は、血圧を下げる薬、利尿剤、心臓の負担を軽減する薬、心臓の収縮力を向上させる薬などが含まれます。患者様の症状とニーズに合わせて処方されます。
- 生活スタイルの変更
- 健康的な生活スタイルの変更は、心不全の管理に不可欠です。禁煙、低塩分食、適切な運動、アルコール制限などが含まれます。また、体重管理やストレスの軽減も重要です。
- 心不全教育
- 患者様とその家族に対する心不全の教育は、症状の理解、薬物の正しい服用方法、病状のモニタリング方法などを提供し、自己管理能力を向上させます。
- 心臓手術
- 一部の心不全患者様は、原因によっては心臓手術が必要な場合があります。例えば、心臓弁の修復または置換、心臓バイパス手術が含まれます。
- 心臓リハビリテーション
- 心臓リハビリテーションプログラムは、運動と教育を組み合わせ、心臓患者様の体力と生活の質を向上させるのに役立ちます。
- 心臓移植
- 重度の心不全で治療による回復が難しい場合、心臓移植が検討されることがあります。
治療プランは患者様の個別の状態に応じて計画され、症状の軽減と生活の質の向上を目指します。クリニックファーストエイドでは、経験豊富な医師が心不全の治療において最善のプランを提供し、患者様の健康をサポートしています。心不全に関するご質問や懸念がある場合、お気軽にご相談いただければと思います。
末梢性動脈硬化症
末梢性動脈硬化症の症状
末梢性動脈硬化症は、主に下肢の血管が狭窄または閉塞することによって引き起こされる血管疾患です。この疾患は何らかの原因による血流の制限により、下肢に酸素と栄養を供給できなくなり、特定の症状が現れます。以下は末梢性動脈硬化症の主な症状についての説明です。
- 疼痛や不快感
- 末梢性動脈硬化症の初期症状の一つとして、足の筋肉に痛みや痛みを伴う不快感が現れます。これは通常、運動や活動中に脚に酸素が不足するために起こり、休息すると症状が緩和します。
- 冷感やしびれ
- 動脈硬化の進行に伴い、下肢や足が冷たく感じられることがあり、また、しびれや痺れを経験することがあります。
- 皮膚の変化
- 動脈硬化の影響を受けた部位の皮膚が薄く、光沢があり、髪の毛が成長しづらくなることがあります。また、傷口や潰瘍が治りにくくなることもあります。
- 足の潰瘍
- 末梢性動脈硬化症が進行すると、足の潰瘍が発生することがあります。これらの潰瘍は感染症のリスクを増加させるため、早期治療が必要です。
- 足の壊疽
- 最も重症の場合、足の組織が壊疽し、壊死することがあります。これは緊急の医療処置が必要な状態です。
- 脈拍の微弱化
- 血流が悪くなるため脈拍が感じにくくなることがあり、特に足首や足の脈拍が弱くなることがあります。
これらの症状は、末梢性動脈硬化症の進行度や患者様の個別の状態に応じて異なります。早期の診断と適切な治療は、合併症を予防し、患者様の生活の質を向上させるために不可欠です。クリニックファーストエイドでは、末梢性動脈硬化症に関する診断、検査、治療、アドバイスを提供し、患者様の健康をサポートしています。症状に関するご質問や懸念がある場合、お気軽にご相談いただければと思います。
末梢性動脈硬化症の原因
末梢性動脈硬化症は、主に下肢の動脈が狭窄または閉塞することによって引き起こされる血管疾患です。この疾患の原因は多岐にわたり、患者様の生活習慣や健康状態に関連しています。以下は、末梢性動脈硬化症の主要な原因についての説明です。
- 喫煙:喫煙は末梢性動脈硬化症の主要なリスク因子であり、喫煙によって血管の内壁が損傷し、動脈硬化が進行します。
- 高血圧:長期間にわたる高血圧は、動脈の壁に圧力をかけ、狭窄や損傷を引き起こす原因となります。
- 高コレステロール:高コレステロールは血管壁にコレステロールが蓄積し、プラーク(動脈硬化の原因となる物質)が形成されるリスクを高めます。
- 糖尿病:糖尿病によっては血管が損傷し、動脈硬化の進行を促進します。
- 運動不足:運動不足は血流の低下や肥満を引き起こし、末梢性動脈硬化症のリスクを増加させます。
- 高齢化:年齢が上がると、動脈硬化のリスクが増加します。
- 遺伝的要因 :遺伝的な要因も末梢性動脈硬化症の発症に関与することがあります。
これらの原因は、一般的に相互に影響し合い、末梢性動脈硬化症の発症リスクを増加させます。末梢性動脈硬化症の早期発見とリスク要因の管理は、合併症の予防と治療の成功に不可欠です。クリニックファーストエイドでは、患者様のリスク評価を行い、適切なケアとアドバイスを提供します。今ある症状に関するご質問や懸念がある場合、お気軽にご相談いただければと思います。
末梢性動脈硬化症の検査
末梢性動脈硬化症の診断は、適切な治療を提供するために重要です。末梢性動脈硬化症の検査にはさまざまな方法があり、症状や疾患の進行度に応じて異なる検査が選択されます。以下は、主要なPAD検査についての説明です。
- アンクル・ブラッド・プレッシャー(Ankle-Brachial Index、ABI)測定
- ABIは、上腕部と足首の血圧を比較する非侵襲的な検査です。この検査により、足の血流が制限されているかどうかを評価できます。
- 超音波検査
- 超音波検査は、動脈の流れや狭窄を詳細に視覚化するために使用されます。多段波形解析を組み合わせたDoppler Ultrasoundは、動脈硬化物や狭窄の程度を評価するのに役立ちます。
- CTアンギオグラフィー
- CTアンギオグラフィーは、X線とコンピュータを使用して血管の詳細な画像を提供します。これにより、動脈の異常や閉塞を視覚化できます。
- MRI
- MRIは、血管の詳細な画像を取得するために電磁場とラジオ波を使用します。血流の制限や動脈硬化の評価に役立ちます。
- 血液検査
- 特定の血液検査は、血中の脂質や炎症マーカーを評価するのに役立ち、末梢性動脈硬化症の分析やリスク因子を評価します。
- アンジオグラフィー
- アンジオグラフィーは、病変の部位や、狭窄の評価するために使用され、必要に応じて検査からそのまま治療に移行します。
これらの検査は、患者様の症状、リスク因子、および臨床的な判断に基づいて選択されます。末梢性動脈硬化症の早期発見と正確な診断は、適切な治療の開始につながり、合併症のリスクを軽減します。クリニックファーストエイドでは、末梢性動脈硬化症の検査を適切に実施し、患者様の健康をサポートします。症状や検査に関するご質問や懸念がある場合、お気軽にご相談いただければと思います。
末梢性動脈硬化症の治療
末梢性動脈硬化症(Peripheral Artery Disease、PAD)の治療は、症状の緩和、合併症の予防、生活の質の向上を目指します。治療プランは患者様の症状、疾患の進行度、一般的な健康状態に合わせて個別に設計されます。以下は、末梢性動脈硬化症の主要な治療オプションについての説明です。
- 生活スタイルの変更
- 健康的な生活習慣の採用が治療の中心です。禁煙、バランスの取れた食事、適度な運動、体重管理は、症状の改善に役立ちます。また、治療を開始した後の足のケアと傷口の予防も重要です。
- 薬物療法
- 薬物療法は、症状の緩和や合併症の予防に使用されます。抗凝固薬、血圧降下薬、利尿剤、抗血小板薬、コレステロール降下薬などが処方されることがあります。
- カテーテル治療
- カテーテル治療は、狭窄や閉塞を拡張するために血管にカテーテルを挿入する手法です。これにより狭窄したり閉塞している血管を元の状態に戻します。
- 血管バイパス手術
- 重度の狭窄や閉塞がある場合、血管バイパス手術が必要なことがあります。これは、閉塞が起こっている部位をまたぐようにして足の付け根から膝までを人工血管などでつなぐことで血液が流れるようにします。
- 重症例での治療
- 一部の患者様では、壊疽や潰瘍が進行している場合、緊急の治療が必要となります。この場合、外科的な処置や壊疽部の切除が行われることがあります。
- 心臓の状態の管理
- 末梢性動脈硬化症の患者様は心臓疾患のリスクが高いため、心臓の状態も管理され、心疾患の治療や予防措置が含まれます。
治療プランは個々の患者様に合わせてカスタマイズされ、症状の緩和と生活の質の向上をサポートします。クリニックでは、経験豊富な専門家が末梢性動脈硬化症に関する包括的な治療を提供し、患者様の健康をサポートしています。治療に関するご質問や疑念がある場合、お気軽にご相談いただければと思います。
高コレステロール血症
高コレステロール血症の症状
高コレステロール症は、通常症状が現れにくい疾患であり、特定の身体的な不快感がないことが一般的です。しかし、高コレステロール血症が長期間存在することにより、動脈硬化(血管の狭窄や詰まり)の進行が起こり、最終的に心筋梗塞や脳卒中などの重篤な合併症のリスクを増加させます。
以下は高コレステロール血症に関連する一般的な症状と合併症についての情報です。
- 無症状
- 高コレステロール血症自体には通常、それのみでは特定の身体的な症状は現れません。
- 合併症
- 高コレステロール症が長期間続くと、合併症が発生するリスクが高まります。これには狭心症、心筋梗塞、脳卒中、下肢閉塞性動脈硬化症などが含まれます。
- 高血圧
- 高コレステロールと高血圧はしばしば共存し、心臓血管リスクを増加させる要因として知られています。
- 胸部痛
- 心臓病の進行により、胸部痛(狭心症の症状)が現れることがあります。
- 血管疾患
- 高コレステロールによって引き起こされる動脈硬化は、血管疾患のリスクを増加させ、末梢動脈疾患や冠動脈疾患の症状が発生する可能性があります。
高コレステロール症の早期発見と適切な管理が重要です。定期的な健康診断やコレステロールレベルのを受け、ライフスタイルの改善、薬物療法、食事の調整などを通じてリスクを管理しましょう。また、健診で異常を指摘されたまま放置していると動脈硬化の進行につながり、心臓、脳血管疾患の合併症を発症するリスクが高まります。クリニックファーストエイドでは、高コレステロール症に関する検査、診断、治療を提供し、患者様の合併症予防をサポートしております。健診で異常を指摘された、脂っぽいものを含む食事を好まれる方は一度ご相談ください。
高コレステロール血症の原因
高コレステロール血症は、血液中のLDL(低密度リポプロテイン)コレステロールのレベルが過剰に高い状態を指します。この状態は、主に以下の要因によって引き起こされます。
- 遺伝的要因
- 遺伝的傾向は高コレステロール血症の主要な原因の一つです。家族歴に高コレステロールや心臓血管疾患がある場合、遺伝的な要因が高コレステロールの増加に寄与する可能性が高いです。
- 食事習慣
- 高脂肪食、高コレステロール食品、トランス脂肪酸を多く含む食事は、高コレステロール血症の主要な原因です。食事による摂取量が過剰であると、コレステロールの増加につながります。
- 肥満または過体重
- 過体重や肥満は、高コレステロールのリスクを高める要因です。肥満の場合、脂肪組織がコレステロールの増加に寄与します。
- 運動不足
- 運動不足は高コレステロール血症のリスク要因の一つであり、運動を十分に行わないとコレステロールが代謝されにくくなります。
- 喫煙
- 喫煙は血管壁に損傷を与え、コレステロールの異常蓄積を促進する可能性があります。
- 薬物や疾患
- 一部の薬物(例:抗精神病薬、糖尿病薬)や特定の疾患(例:腎臓疾患、甲状腺疾患)は高コレステロール血症の原因となることがあります。
高コレステロール血症の原因は複数あり、それらの要因が組み合わさることでリスクが高まります。予防と管理には、ライフスタイルの改善、健康的な食事、運動、禁煙、適切な薬物療法などが含まれます。クリニックファーストエイドでは、患者様の個別の状況に合わせた治療とアドバイスを提供し、高コレステロール血症のリスクを軽減するサポートを行います。
高コレステロール血症の検査
高コレステロール血症の早期発見は、心臓血管疾患のリスクを軽減し、適切な治療を開始するために非常に重要です。高コレステロール血症の検査にはいくつかの方法があります。
- 血液検査
- 高コレステロール血症の診断には、血液サンプルを取り、コレステロールレベルを測定する血液検査が一般的に使用されます。主なコレステロール値には以下が含まれます。
- LDLコレステロール(低密度リポプロテインコレステロール)
- HDLコレステロール(高密度リポプロテインコレステロール)
- 総コレステロール
- トリグリセリド(別の種類の脂質)
- 高コレステロール血症の診断には、血液サンプルを取り、コレステロールレベルを測定する血液検査が一般的に使用されます。主なコレステロール値には以下が含まれます。
- 頸部超音波検査
- この検査は、高コレステロール血によって頸部の血管が細くなっていないかを見る検査です。頸部の血管が細くなると、脳に血流が行きにくくなったり、壁に付着したコレステロールの塊が脳や心臓の細い血管に飛んで、行き着いた先の臓器の血流障害、脳梗塞や心筋梗塞を起こすことがあります。
- 家族歴の評価
- 家族歴に高コレステロールや心臓血管疾患が含まれる場合、遺伝的な要因を考慮してリスク評価が行われることがあります。
- 生活習慣とリスク因子の評価
- 患者様の生活習慣やリスク因子(喫煙、肥満、運動不足など)の評価も重要です。これらの要因が高コレステロール血症に寄与しているかどうかを確認します。
- 心電図(ECG)
- 心電図は心臓の機能を評価し、高コレステロール血症における心臓血管疾患のリスクを評価するために使用されることがあります。
高コレステロール血症の検査は個々の患者様の生活背景や他の合併症に合わせて選択され、診断や治療計画がたてられます。クリニックファーストエイドでは、患者様の健康状態を評価し、必要な検査を提供し、適切な治療を開始するお手伝いを行います。高コレステロール血症に対する早期の検出と管理は、心臓血管健康を保つために非常に重要です。
高コレステロール血症の治療
高コレステロール血症は、心臓血管疾患のリスクを増加させる重要な要因の一つですが、幸いにも適切な治療とライフスタイルの変更によって管理することができます。高コレステロール血症の治療には以下の要素が含まれます。
- バランスの良い食事
- 低脂肪、低コレステロールの食事を摂ることが重要です。食事中の飽和脂肪酸やトランス脂肪酸を制限し、食物繊維を多く摂取することが勧められます。
- 運動
- 適切な運動を行うことで、悪玉コレステロールLDL(低密度リポプロテイン)コレステロールを減少させ、善玉コレステロールHDL(高密度リポプロテイン)コレステロールを増加させることができます。有酸素運動(ウォーキング、水泳、サイクリングなど)が特に効果的です。
- 喫煙の禁止
- 喫煙は高コレステロール血症と心臓血管疾患のリスクを増加させるため、喫煙をやめることが重要です。
- 薬物療法
- 一部の患者様には、ライフスタイルの変更だけでは不足する場合があります。医師が処方するLDLコレステロール降下薬を適切に服用することでコレステロールの値を正常範囲に下げることができます。
- 定期的なモニタリング
- 高コレステロール血症の管理には、定期的な血液検査が必要です。安定していれば数ヶ月に1回、コレステロールレベルのモニタリングを通じて、治療の効果を確認し、調整することができます。
- 他のリスク因子の管理
- 高血圧、糖尿病など他の脳・心血管リスク因子も管理することが大切です。これらの疾患がある場合、それらも適切に治療していく必要があります。
高コレステロール血症の治療は個々の患者様に合わせてカスタマイズされるべきであり、医師の指導のもとで行われるべきです。クリニックファーストエイドでは、高コレステロール血症の患者様に対して、最適な治療プランを提供し、脳・心血管リスクを軽減するサポートを提供しています。
心筋梗塞
心筋梗塞の症状
心筋梗塞は、心臓に酸素と栄養を供給する冠動脈が閉塞し、心臓の筋肉に酸素供給が十分に行かないことによって引き起こされる緊急性の高い疾患です。心筋梗塞の早期診断と治療は、合併症のリスクを軽減するために非常に重要です。以下は、心筋梗塞の主要な症状についての説明です。
- 胸痛
- 最も一般的な心筋梗塞の症状は、激しい胸痛または圧迫感です。この痛みは胸の中央部から左腕、肩、首、あご、時には歯に放散痛を伴うことがあります。痛みはしばしば激しいしんどさや圧迫感と共に現れ、数分から数十分間続くことがあります。
- 呼吸困難
- 心筋梗塞により、心臓のポンプ機能が低下し、呼吸困難を感じることがあります。
- 寒気や発汗
- 心筋梗塞の発症時に、寒気や大量の発汗が現れることがあります。これは交感神経系の刺激によるものです。
- 吐き気や嘔吐
- 心筋梗塞の患者様は、吐き気や嘔吐を経験することがあります。これは自律神経系の影響によるものです。
- 不安感や不安
- 心筋梗塞の症状により、不安感や強い不安が現れることがあります。これは身体的な症状と精神的なストレスによるものです。
- 頭痛
- 一部の患者様は心筋梗塞の前兆として頭痛を経験することがあります。
これらの症状は個人差があり、症状の程度も異なります。ですが、胸痛や胸部不快感は心筋梗塞の最も特徴的な症状であり、緊急の医療対応が必要です。心筋梗塞の早期診断と治療は、心筋への損傷を最小限に抑え、生命を救うために不可欠です。気になる症状がある場合、直ちに医師に連絡することが大切です。
心筋梗塞の原因
心筋梗塞は、心臓に酸素や栄養を送る冠動脈が閉塞することにより、心臓の筋肉に酸素供給が不足する疾患であり、いくつかの主要な原因が関与しています。心筋梗塞の原因は以下のように要約されます。
- 冠動脈の閉塞
- 最も一般的な心筋梗塞の原因は、冠動脈が血栓やプラークによって閉塞することです。血栓が動脈を完全に閉じ、心臓筋に酸素供給が途絶えることで、心臓の梗塞が発生します。
- 動脈硬化
- 動脈硬化は、動脈内壁にコレステロールや脂質が蓄積し、プラークが形成される病態です。このプラークが破裂し、血栓を形成することが心筋梗塞の原因となります。
- リスク要因
- いくつかのリスク要因も心筋梗塞の発症リスクを増加させます。喫煙、高血圧、高コレステロール、糖尿病、肥満、運動不足、家族歴などがこれに含まれます。これらの要因は、動脈硬化を促進することがあります。
- ストレスと炎症
- 長期間のストレスや慢性炎症は、動脈硬化を加速させる要因となる可能性があります。
- 遺伝的要因
- 遺伝的な要因も心筋梗塞のリスクに影響を与えることがあります。
心筋梗塞の原因は多様で、一般的に複数の要因が相互に影響し合います。リスク要因の管理、健康的な生活習慣の採用、定期的な健康診断は、心筋梗塞の予防に役立ちます。クリニックファーストエイドでは、心臓疾患のリスク評価や治療を提供しております。ご心配な症状や、検査結果がある場合はご相談ください。
心筋梗塞の検査
心筋梗塞の検査は、疾患の早期診断と適切な治療のために不可欠です。心筋梗塞は、心筋が酸素供給不足によって損傷し、ポンプ機能の低下や致死性の不整脈を招く緊急性の高い疾患であり、以下は一般的に使用される主要な検査方法です。
- 心電図
- 心電図は、心臓の電気活動を記録するために行われます。心筋梗塞の際、心筋の虚血によってその場所に対応した特定の心電図の異常が観察されることが多いです。これは心筋損傷の兆候として解釈されます。心電図検査は侵襲もなくすぐ検査できるので心筋梗塞の検査としては最も大事な検査の一つです。
- 血液検査
- 血液検査により、特定のバイオマーカー(心筋が破壊された時に血液中に出てくる酵素)のレベルを測定します。心臓に特異的な酵素は大きな診断の手掛かりになります。
- 心臓カテーテル検査
- 心臓カテーテル検査は、冠動脈造影とも呼ばれ、冠動脈の詳細な画像を提供します。実際に冠動脈が細くなったり、詰まったりしているところが観察できるので確定診断になります。狭窄や閉塞を確認し、そのまま、狭窄部位や閉塞部位を開通させることができます。
- 心臓CT
- 心臓CTは、冠動脈の詳細な画像を取得するために使用されます。冠動脈疾患や動脈硬化の評価に役立ちます。
- 心臓MRI
- 心臓MRIは、心臓機能の評価や冠動脈の画像を構築するために使用されます。心筋梗塞の後遺症の評価にも役立ちます。
- 心臓超音波検査
- 心臓超音波検査は、心臓の機能や構造を評価するために使用されます。心筋梗塞の影響や合併症の確認に役立ちます。心筋梗塞によって壊死した動いていない心筋の場所を特定したり、血流量の評価も可能です。
これらの検査は、心筋梗塞の診断と病態評価に役立ち、治療計画の決定に寄与します。心筋梗塞の疑いがある場合、早期の検査と診断が非常に重要です。クリニックファーストエイドでは、経験豊富な専門家が心臓の健康をサポートし、最適な治療プランを提供します。検査に関するご質問や懸念がある場合、お気軽にご相談いただければと思います。私たちの目標は、患者様の健康を最優先にすることです。
心筋梗塞の治療
心筋梗塞は、心臓筋への血流が突然遮断される危険な状態であり、迅速な治療が必要です。心筋梗塞の治療は以下の要因に基づいて行われます。
- 冠動脈の再開通
- 心筋梗塞の主要な治療目標は、閉塞した冠動脈を再開通することです。これを達成するために、次の2つの主要な治療オプションがあります。
- 冠動脈形成術:足の付け根からカテーテルという針金のような物質を心臓まで通し、その先端のバルーンで血管を広げたり、ステントを留置したりという 血管内治療を行います。
- 冠動脈バイパス手術: 身体の他の部位から血管を採取し、その新しい血管を使って、閉塞部位を超えて血流を再開させます。
- 心筋梗塞の主要な治療目標は、閉塞した冠動脈を再開通することです。これを達成するために、次の2つの主要な治療オプションがあります。
- 薬物療法
- 薬物療法は、冠動脈の再開通にと並行して心筋梗塞の治療に不可欠です。以下は一般的な薬物療法の一部です。
- 血小板凝集抑制薬:血栓形成を防ぐ薬物(抗血小板薬)が処方されることがあります。
- ベータ遮断薬:心臓の負担を減少させ、心臓の酸素消費を抑制します。
- ACE阻害薬およびARB:心臓の負担を軽減し、血圧を管理します。
- 利尿剤:過剰な体液を排出し、心臓への負荷を減少させます。
- 薬物療法は、冠動脈の再開通にと並行して心筋梗塞の治療に不可欠です。以下は一般的な薬物療法の一部です。
- 心臓リハビリテーション
- 心臓リハビリテーションプログラムは、心筋梗塞後のリカバリーを支援します。運動、栄養指導、ストレス管理などが含まれます。
- 生活スタイルの変更
- 心筋梗塞の再発を防ぐために、継続的な服薬と健康的な生活習慣が重要です。禁煙、バランスの取れた食事、適度な運動、体重管理は必要です。
- 心臓リスク管理
- 心筋梗塞のリスク要因(高血圧、高コレステロール、糖尿病など)の管理が必要です。薬物療法やライフスタイルの変更が含まれます。
心筋梗塞は非常に深刻な疾患であり、早期治療が成功への鍵です。患者様は胸部の違和感など些細な症状を無視せず、医療機関への受診をお勧めいたします。クリニックファーストエイドでは、心筋梗塞の早期診断のための検査、また、診断した場合の工事医療機関への搬送など迅速な対応が可能です。少しでも心配な症状がある、または高血圧、高コレステロール血症、糖尿病などの心筋梗塞のリスクがある場合のそれらの治療も行っておりますので、ご相談ください。
糖尿病
糖尿病の症状
糖尿病の症状 糖尿病は、血糖値の異常に関連する慢性的な疾患であり、初期では無症状なことが多く見過ごされがちです。進行してくると以下のような症状が現れてきます。
- 頻尿(頻繁な尿意)
- 糖尿病患者様は通常よりも頻繁に尿を排出することがあります。これは高血糖が腎臓を通じて余分な糖分と水分を排泄させるためです。
- 多尿(大量の尿)
- 尿の頻度だけでなく、一度に排出される尿の量も増加します。これは高血糖により尿が大量になるためです。
- 常に喉が渇いている感覚
- 高血糖状態では、体内の水分が失われ、喉が渇いている感じが続きます。
- 飢餓感
- 高血糖のため、細胞に十分なエネルギーが供給されず、飢餓感や空腹感が続きます。
- 体重の急激な減少
- 高血糖により、体重が急激に減少することがあります。これは細胞エネルギーの不足によるものです。
- 疲労感
- 高血糖が持続すると、疲労感が生じることがあります。エネルギーの不足により、日常の活動が難しく感じられます。
- 視力の低下
- 一部の糖尿病患者様は、視力の変化を経験することがあります。 目の異常から糖尿病が発見さえれる場合もございます。糖尿病と診断されたら、眼科受診が必須となってきます。
- 創傷が治りにくい
- 糖尿病は創傷の治癒を遅らせることがあり、傷口が治りにくくなることがあります。
- 感染症の増加
- 免疫力の低下が起こり、糖尿病患者様は感染症にかかりやすくなります。尿路感染症や真菌感染症が一般的です。また、感染後、治癒までの期間が遷延する傾向にあります。
- 神経障害(糖尿病性神経障害)
- 長期間にわたる高血糖は神経にダメージを与え、手足の痺れ、しびれ、痛みを引き起こすことがあります。
- 糖尿病性腎症
- 糖尿病によって血糖値の高い状態が長期間続くことで、全身の動脈硬化が進行します。毛細血管の塊である腎臓の糸球体でもその影響で細かな血管が壊れ、糸球体の網目が破れたり詰まったりして老廃物をろ過することができなくなってしましまいます。
これらの症状があったりご心配な場合、医療専門家に相談し、適切な診断と治療を受けることが重要です。糖尿病は早期の診断、管理が必要な疾患であり、治療とライフスタイルの変更が合併症のリスクを軽減するのに役立ちます。クリニックファーストエイドでは、糖尿病に関する検査、診断から治療までを行っております。いつでもご相談ください。
糖尿病の原因
糖尿病は複数の要因によって引き起こされる慢性的な疾患であり、主に以下の要因に関連しています。
- 遺伝的要因
- 遺伝的傾向は糖尿病のリスクに影響を与えます。親や兄弟姉妹が糖尿病である場合、遺伝的な要因が関与している可能性が高まります。
- 脂肪組織とインスリン抵抗性
- 過度な肥満は、インスリンに対する感受性を失い、インスリン抵抗性が高まります。血糖を下げるホルモンであるインスリンが効きづらく、ブドウ糖が細胞に吸収させず、高血糖を引き起こすします。
- 血糖値を上げやすい食事習慣
- GI値(Glycemic Index)の高い食事や過剰な炭水化物摂取は、高血糖の原因となります。
- 運動習慣の減少
- 運動不足は、体重管理や血糖コントロールに悪影響を及ぼします。
- 妊娠糖尿病
- 妊娠中に一時的に高血糖になる妊娠糖尿病は、将来的に糖尿病のリスクを増加させることがあります。
- 自己免疫反応
- 一部の糖尿病患者様(1型超尿病)は、自分のリンパ球が自分自身膵臓を攻撃し、膵島β細胞を破壊してしまうことで発病します。その結果膵島β細胞からインスリンの放出ができなくなり、糖尿病となります。生活習慣病でも、先天性の病気でもありませんし、遺伝して同じ家系の中で何人も発病することもまれです。過去のウイルス感染がリンパ球の内乱のきっかけになっている場合が多いのですが、自己免疫の病気で感染症ではありませんので、1型糖尿病が他人にうつることはありません。1型糖尿病を発症すると、自分の体の中でインスリンを作ることができなくなってしまいます。
これらの単独もしくは複数の要因が組み合わさることで、糖尿病が発症する可能性が高まります。特に2型糖尿病の予防と管理には、健康的なライフスタイル、バランスの取れた食事、適切な運動、定期的な医療チェックが重要です。クリニックファーストエイドでは、糖尿病に関する詳細な情報とサポートを提供しており、患者様が健康な生活を維持できるように支援しています。
糖尿病の検査
糖尿病の検査は、疾患の早期発見と管理に不可欠です。以下は一般的な糖尿病検査の種類とその説明です。
- 空腹時血糖検査
- この検査は、空腹状態で行われ、血液中のブドウ糖(血糖)レベルを測定します。通常、4〜5間以上の絶食が必要です。この検査で高い血糖値が示される場合、糖尿病の兆候と考えられます。
- HbA1cテスト(ヘモグロビンA1cテスト)
- HbA1cテストは、過去数か月間の平均血糖値を示す指標です。高いHbA1c値は、長期間にわたる高血糖の証拠となります。
- 経口ブドウ糖耐性試験(Oral Glucose Tolerance Test, OGTT)
- OGTTは、食事後の血糖値変動を評価するために使用されます。最初に空腹時の血糖値を測定し、次に糖分を摂取し、2時間後に再び血糖値を測定します。
これらの検査は、糖尿病の診断、管理、および治療をサポートするために使用されます。検査時に空腹時でなくてはならなかったりと、色々な制限があるため、正確な検査結果を得るために、医師の指示に従い、必要な準備を行うことが重要です。クリニックファーストエイドでは、患者様に対して適切な検査の種類とスケジュールについての情報を提供し、糖尿病の早期発見と管理に貢献しています。
糖尿病の治療
糖尿病の治療で大事なことは血糖値のコントロールと合併症の予防です。方法は以下が挙げられます。
- ライフスタイルの変更
- 第一に健康的な食事習慣の確立と、運動の積極的な取り入れが重要です。食事内容の管理、糖質の制限、適切な運動は、血糖コントロールを改善します。
- 薬物療法
- 糖尿病治療薬は、経口薬の形で処方されることがあります。これらの薬物は、血糖値を安定させるために使用されます。インスリの分泌のタイプに応じて処方する薬が変わってきます。
- インスリン療法
- 1型糖尿病患者様や進行した2型糖尿病患者様には、外部からのインスリン供給が必要な場合があります。基本的に、インスリン注射使用して行われます。インスリンは導入した後は、そのインスリンの種類や量が適切か血糖のモニタリングが行われます。初めは入院して導入することが多いです。
- 多臓器の評価
- 糖尿病は合併症を引き起こすリスクを高めるため、眼、腎臓、神経などの合併症の定期的なスクリーニングと管理が重要です。
- 教育とサポート
- 患者様に教育プログラムやサポートグループに参加していただくことで、自己管理のスキルを向上させ、糖尿病に対処できるようになります。
糖尿病の治療計画は個々の患者様に合わせてカスタマイズされ、医師との連携が欠かせません。クリニックファーストエイドでは、糖尿病患者様に対して個別に適した治療計画を立案し、患者様が健康的で快適な生活を送るためのサポートを提供しています。 頻尿や多飲などの初発症状かな?と思われる方も、糖尿病かどうかがわかる検査が受けられますので、ご相談ください。
甲状腺機能亢進症(Basedow病)
甲状腺機能亢進症(甲状腺過活動症)の症状
甲状腺機能亢進症は、甲状腺ホルモンの過剰な産生によって引き起こされる疾患で、さまざまな症状を引き起こします。甲状腺ホルモンは体内の代謝を調節する役割を果たしており、その過剰な産生はさまざまな器官や組織に影響を与えます。以下は甲状腺機能亢進症の主な症状です。
- 頻脈(高い心拍数)
- 甲状腺ホルモンが過剰な影響により、患者様は通常よりも高い心拍数を経験します。これにより、動悸や息切れや不安感が引き起こることがあります。
- 体重減少
- 甲状腺ホルモンが過剰なことによる代謝の上昇により、体重が急激に減少することがあります。患者様は通常の食事量を摂取していても、体重が減少することが特徴です。
- 不安感と興奮
- 甲状腺機能亢進症に患っている人は、不安感や興奮感を強く感じることがあります。神経質になりやすく、睡眠障害を経験することもあります。
- 疲労感の矛盾
- 一方で、甲状腺機能亢進症の患者様は疲労感も感じることがあります。これは、体の代謝が過剰に活発であるため、エネルギーの消費が激しいためです。
- 筋肉の弱さ
- 甲状腺機能亢進症は筋肉の脆弱さを引き起こすことがあり、特に筋肉の震えが見られることがあります。
- 体温の上昇
- 甲状腺ホルモンは代謝に関わり体温を調節する役割を持つため、体温が上昇することがあります。患者様は常に暖かい感じがすることがあります。
- 月経異常
- 女性の場合、甲状腺機能亢進症により月経周期が不規則になることがあります。
- 眼の症状(グレブス病の場合)
- グレブス病として知られる自己免疫性甲状腺機能亢進症では、眼の症状が見られることがあり、突眼(眼球突出)や眼の充血が発生することがあります。
甲状腺機能亢進症の症状は個人によって異なり、症状の程度も異なることがあります。早期の診断と治療が重要な疾患です。ク漠然とした疲労感や体重の減少など不安な症状や不調を感じる場合、医師に相談することをお勧めします。リニックファーストエイドでは、甲状腺機能亢進症に関する診断と検査、治療を適切に行い、患者様の健康をサポートします。
甲状腺機能亢進症の原因
甲状腺機能亢進症は、甲状腺ホルモンの過剰な産生によって引き起こされる疾患で、その原因は主に以下の要因に起因します。
- 自己免疫疾患(グレブス病)
- 自己免疫疾患の一つであるグレブス病は、最も一般的な甲状腺機能亢進症の原因です。免疫系が誤って甲状腺を攻撃し、甲状腺刺激ホルモン(TSH)の受容体に影響を与え、甲状腺ホルモンの過剰な産生を刺激します。
- 甲状腺腫瘍
- 甲状腺にできる腫瘍(甲状腺腫)が甲状腺ホルモンの過剰産生を引き起こすことがあります。これらの腫瘍は甲状腺組織の増殖や機能異常に関連しています。
- 甲状腺炎
- 甲状腺炎は甲状腺の炎症を指し、甲状腺が破壊された結果、甲状腺ホルモンが一時的に過剰に放出されることがあります。甲状腺炎は感染症や自己免疫反応によって引き起こされることがあります。
- 甲状腺機能亢進症を引き起こす薬物の使用
- 一部の薬物やサプリメントは甲状腺ホルモンの過剰な産生を促進する可能性があります。これには甲状腺ホルモン剤や一部の風邪薬が含まれます。
- 甲状腺機能亢進症の家族歴
- 家族に甲状腺機能亢進症の既往がある場合、遺伝的な要因が関与する可能性があります。
これらの原因が甲状腺機能亢進症を引き起こす可能性がありますが、具体的な原因は患者様によって異なり、甲状腺機能亢進症の診断と治療は、症状や原因に応じてカスタマイズさます。クリニックファーストエイドでは、甲状腺機能亢進症に関する検査、診断、および治療を専門的に行い、患者様の健康をサポートします。不安な症状などがある場合はご相談ください。
甲状腺機能亢進症の検査
甲状腺機能亢進症(甲状腺過活動症)の診断には、患者様の症状と甲状腺機能の評価が含まれます。甲状腺機能亢進症の検査には以下の主要な方法があります。
- 血液検査
- 血液検査は、甲状腺関連のホルモンレベルを評価するために行われます。主な検査項目には以下が含まれます。
- 甲状腺刺激ホルモン(TSH):低いTSHレベルは甲状腺機能亢進症の可能性を示唆します。
- 甲状腺ホルモン(T3およびT4):甲状腺ホルモンであるT3及びT4の高値は甲状腺機能亢進症である可能性が高いです。
- 血液検査は、甲状腺関連のホルモンレベルを評価するために行われます。主な検査項目には以下が含まれます。
- 超音波検査(甲状腺エコー)
- 超音波検査は、甲状腺の大きさ、形状、および腫瘍の有無を評価するために使用されます。甲状腺エコーは血液検査と併せて甲状腺の異常を確認するのに役立ちます。
- 放射線検査(甲状腺スキャン)
- 甲状腺スキャンは、甲状腺が過剰に活動しているかどうかを確認するために行われます。患者様には放射線を含む特殊な薬物を投与し、甲状腺が吸収する放射線同位元素の量を測定します。この検査により、甲状腺の局所の過剰な活動が示唆されることがあります。
- 甲状腺抗体検査
- 甲状腺抗体検査は、自己免疫性甲状腺疾患(グレブス病など)を診断するために行われます。特定の抗体(TSH受容体抗体や甲状腺ペルオキシダーゼ抗体)のレベルが測定されます。
- 症状と身体検査
- 医師は患者様の症状を詳しく聞き取り、身体検査を行います。これにより、甲状腺の腫大、眼球の突出など甲状腺機能亢進症に関連する特定の体の変化や腫れが確認されることがあります。
甲状腺機能亢進症の診断は適切な診察、検査が重要で、治療計画の策定に不可欠です。クリニックファーストエイドでは、甲状腺関連の検査および診断治療までを行っております。心配な症状があり場合は、ぜひご相談ください。
甲状腺機能亢進症の治療
甲状腺機能亢進症は、甲状腺ホルモンの過剰な産生に起因する疾患で、適切な治療が必要です。治療の目標は、甲状腺ホルモンのレベルを正常範囲に戻し、症状を緩和することです。以下は甲状腺機能亢進症の治療法についての詳細です。
- 薬物療法
- 甲状腺機能亢進症の治療には、甲状腺ホルモンの過剰な産生を抑制する薬物が一般的に使用されます。薬物療法は症状の改善をもたらし、甲状腺機能を正常化するのに効果的です。これらの薬物には次のものが含まれます。
- メチマゾール:甲状腺ホルモンの産生を抑制します。甲状腺機能亢進症では最も使用されているお薬です。
- プロピルチオウラシル:妊娠中の女性や特定の症例で使用されることがあります。
- 甲状腺機能亢進症の治療には、甲状腺ホルモンの過剰な産生を抑制する薬物が一般的に使用されます。薬物療法は症状の改善をもたらし、甲状腺機能を正常化するのに効果的です。これらの薬物には次のものが含まれます。
- 放射線療法
- 薬物療法が効かなかったり、重度の甲状腺機能亢進症の場合、、甲状腺組織を破壊するために放射線療法が検討されることがあります。これにより甲状腺の活動が低下し、症状が改善します。
- 甲状腺摘出手術(甲状腺ectomy)
- 一部の患者様にとって、甲状腺を完全に摘出する手術が必要な場合があります。これは、薬物療法や放射線療法が効果的でない場合や、甲状腺腫瘍の有無によって決定されます。
治療計画は患者様の症状の重症度、年齢、全身の健康状態に基づいて個別に設定されます。甲状腺機能亢進症の早期診断と適切な治療は合併症のリスクを減少させ、患者様の生活の質を向上させます。医療専門家による適切な治療と定期的なフォローアップが重要です。クリニックファーストエイドでは、甲状腺機能亢進症に関する検査、診断から治療まで行っております。不安な症状がある方はご相談ください。
甲状腺機能低下症(橋本病)
甲状腺機能低下症の症状
甲状腺機能低下症は、甲状腺ホルモンの不足によって引き起こされる疾患で、さまざまな身体の機能に影響を与える可能性があります。以下は甲状腺機能低下症の主要な症状です。
- 疲労感
- 甲状腺ホルモンの不足により、体のエネルギーレベルが低下し、患者様は持続的な疲労感を経験することがあります。
- 体重増加
- 代謝の機能を司どる甲状腺ホルモンの減少によって代謝率の低下が起こり、体重が増加しやすくなります。
- 冷感
- 体温調節機能が低下し、患者様は寒さを感じやすくなり、慢性的に寒がる傾向にあります。
- 皮膚の変化
- 乾燥した皮膚、爪の脆弱性、髪の脆弱性などの皮膚関連の変化が見られることがあります。
- 便秘
- 消化トラクトの動きが遅くなるため、便秘が頻繁に発生します。
- 筋肉のこわばり
- 筋肉のこわばりや関節の痛みが報告されることがあります。
- 頭痛、集中力の低下
- 頭痛や集中力の低下が起こることがあります。
- 抑うつや不安
- 甲状腺ホルモンのバランスが崩れると、抑うつ症状や不安症状が現れることがあります。
- 月経異常
- 女性の場合、月経異常や生理不順が起こることがあります。
これらの症状は甲状腺機能低下症の一般的な症状ですが、個人によって症状の有無や程度が異なります。症状が出た場合、早期の診断と適切な治療が重要です。甲状腺機能低下症は薬物療法によって効果的に管理でき、症状の改善や正常な生活に戻ることが可能です。医師の指導の下で治療を受け、定期的なフォローアップを行うことが推奨されます。不安な症状がある方はご相談ください。
甲状腺機能低下症の原因
甲状腺機能低下症(甲状腺低機能症)は、甲状腺ホルモンの不足によって引き起こされる疾患です。この症状が発生する主な原因は以下の通りです。
- 自己免疫疾患(橋本病)
- 橋本病は、免疫系が誤って甲状腺組織を攻撃する自己免疫疾患の一つです。これにより甲状腺組織が破壊され、甲状腺ホルモンの産生が低下します。
- 甲状腺手術または放射線療法
- 甲状腺が甲状腺機能亢進症や腫瘍の手術によって一部または完全に摘出された場合、甲状腺ホルモンの産生が不足する可能性があります。また、甲状腺に対する放射線治療も同様の結果をもたらすことがあります。
- 甲状腺疾患の治療
- 一部の甲状腺疾患の治療に使用される薬物(抗甲状腺薬物や放射線療法)が、甲状腺ホルモンの過剰な抑制を引き起こすことがあります。
- 特定の薬物の使用
- 特定の薬物(例:アミオダロン、リチウム、アントラサイクリンなど)は、甲状腺機能低下症を引き起こす可能性があります。
- 妊娠中の甲状腺機能低下症
- 妊娠中に甲状腺機能低下症が発生することがあり、胎児の健康に影響を与える可能性があります。
- 他の甲状腺関連疾患
- 一部の甲状腺関連疾患(例:甲状腺炎、甲状腺腫瘍)は、甲状腺機能低下症の原因となることがあります。
これらの原因によって甲状腺ホルモンの産生が不足すると、体内の多くの生理学的プロセスが影響を受け、甲状腺機能低下症の症状が現れます。早期の診断と適切な治療は、患者様の症状を管理し、健康を維持するために不可欠です。クリニックでは、甲状腺関連の問題に対する評価、治療、およびアドバイスを提供し、患者様の健康をサポートします。
甲状腺機能低下症の治療
甲状腺機能低下症(甲状腺低機能症)は、甲状腺ホルモンの不足によって引き起こされる疾患で、適切な治療が必要です。治療の目標は、甲状腺ホルモンのレベルを正常範囲に戻し、症状を緩和することです。以下は甲状腺機能低下症の治療法についての詳細です。
- 甲状腺ホルモン補充療法
- 甲状腺機能低下症の最も一般的な治療法は、合成甲状腺ホルモンの補充療法です。これらの薬物は通常、経口で服用され、甲状腺ホルモンの不足を補う役割を果たします。
- 適切な薬物投与調整
- 甲状腺ホルモンの適切な投与量を確立するため、定期的な血液検査を行い、甲状腺ホルモンレベルをモニターします。その結果を元に必要に応じて投与量を調整します。
- 症状の管理
- 甲状腺機能低下症の患者様は、疲労感、体重増加、冷感、便秘などの症状への対処を行う必要があります。甲状腺ホルモンを補充する以外にも、上記の症状に対して対症療法が行われます。
- 健康的な生活習慣
- 健康的な食事、適度な運動、十分な休息、ストレスの管理などの生活習慣は、甲状腺機能低下症の管理に役立ちます。
- 妊娠中の患者様への特別な注意
- 妊娠中の女性は、甲状腺ホルモンの適切なレベルを維持するために入院が必要になる場合もあります。
甲状腺機能低下症の治療は、患者様の症状と甲状腺ホルモンのレベルに基づいて個別にカスタマイズされます。定期的なフォローアップと医師の指導の下で治療を受けることが、症状の管理と全身の健康をサポートする鍵です。クリニックでは、甲状腺機能低下症に関する評価、治療、およびアドバイスを提供し、患者様の健康を最良の状態で維持します。
逆流性食道炎GERD
GERDの症状
GERD(胃食道逆流症)は、胃酸が食道に逆流することで引き起こされる疾患で、多くの患者様がさまざまな症状を経験します。GERDの主要な症状は次のようになります。
- 胸部痛(心窩部痛)
- GERDの最も一般的な症状は、胸の中央あたりに感じる痛みや圧迫感です。これはしばしば胃酸が食道に逆流し、食道内の粘膜に刺激を与えるためです。
- 胃酸逆流
- 胃酸や胃内容物が食道に逆流し、喉の奥に到達することがあります。これにより、酸っぱい味や灼熱感が喉に感じられます。
- 嚥下困難(嚥下障害)
- 食道の炎症や狭窄がGERDの合併症として発生することがあり、嚥下困難を引き起こすことがあります。
- 声の変化
- 喉への胃酸の逆流により、声の変調や声帯の刺激が生じ、声がかすれることがあります。
- 咳
- 咳の原因となることがあり、特に夜間に症状が悪化することがあります。
- 呼吸困難(喘息悪化)
- 喘息症状を悪化させることがあり、呼吸困難を引き起こすことがあります。
- 食欲不振と体重減少
- 持続的な胃酸逆流や食道の不快感により、食事を避けたり、体重が減少したりすることがあります。
GERDの症状は個人によって異なりますが症状が慢性化し、日常生活に影響を及ぼす場合、医師のの評価が必要です。
GERDの治療は、生活スタイルの変更、薬物療法、手術などの選択肢が含まれます。クリニックファーストエイドでは、GERDの症状に関する詳細な評価と効果的な治療を提供し、患者様の健康をサポートします。 GERDに関するご質問や懸念がある場合、お気軽にご相談いただければと思います。
GERDの原因
GERD(胃食道逆流症)は、胃酸や胃内容物が食道に逆流する慢性的な疾患で、その原因は複雑です。以下はGERDの主要な原因とリスク要因についての説明です。
- 食道括約筋の弱化
- 食道と胃を分ける括約筋(食道括約筋)の弱化や損傷がGERDの主要な原因の一つです。この筋肉の弱化により、胃酸が食道に逆流しやすくなります。
- 食道の運動異常
- 食道の正常な運動(蠕動運動)が損傷し、食道の内容物がうまく排出されなくなることがGERDの原因となります。
- 食道裂孔ヘルニア
- 食道と胃を分ける括約筋(食道括約筋)が正しい位置で作用せず、胃酸が食道に逆流しやすくなります。
- 腹圧の増加
- 腹圧が増加する状況(咳、くしゃみ、肥満、妊娠、重い持ち物を持つなど)は、胃酸の逆流を促進する可能性があります。
- 食事と生活スタイル
- 特定の食品(脂肪、シトラスフルーツ、トマトなど)、カフェイン、アルコールの摂取、食事後の即座の寝ること、過食、肥満などがGERDのリスク要因です。
- 妊娠
- 妊娠中に胎児が腹部圧力を増加させることで、GERDの症状が発生することがあります。
- 喫煙
- 喫煙は食道括約筋の弱化を促進し、GERDのリスクを高めることが知られています。
GERDの原因は個人によって異なることがありますが、これらの要因が相互に影響し、症状を引き起こすことがあります。GERDの症状が持続する場合、適切な治療が必要です。クリニックファーストエイドでは、GERDの原因を評価し、適切な治療プランを提供するためにGERDの診療で経験豊富な医師が患者様の診察を行います。GERDに関するご質問や懸念がある場合、お気軽にご相談いただければと思います。
GERDの検査
GERD(胃食道逆流症)の診断には、症状の評価と合併症の除外が含まれます。以下はGERDの診断に役立つ一般的な検査方法です。
- 病歴と症状の評価
- GERDの診断は、まず患者様の病歴と症状の詳細な評価から始まります。医師は症状の頻度、重症度、食事習慣、生活スタイルなどに関する情報を収集します。
- 内視鏡検査(胃食道逆流の評価)
- 内視鏡検査(上部消化管内視鏡検査)は、胃食道逆流の評価に重要です。医師は食道、胃、十二指腸を詳細に観察し、炎症、潰瘍、異常な括約筋の機能を評価します。
- 24時間食道pHモニタリング
- この検査は、胃酸の逆流の程度を評価するのに役立ちます。胃食道逆流の頻度と酸度を24時間にわたってモニタリングします。
これらの検査方法を組み合わせて、GERDの診断を確立し、適切な治療プランを立てることができます。GERDの症状が持続する場合や合併症のリスクが高い場合、治療が必要です。クリニックファーストエイドでは、GERDの検査と治療に豊富な経験を持つ医師が患者様の健康をサポートします。GERDに関する症状や心配がある場合、お気軽にご相談いただければと思います。
GERDの治療
GERD(胃食道逆流症)は、胃酸が食道に逆流し、痛みや不快感を引き起こす慢性的な疾患です。適切な治療は、症状の緩和と合併症の予防に役立ちます。以下は一般的なGERDの治療アプローチです。
- ライフスタイルの変更
- GERDの症状を軽減するために、次のような生活スタイルの変更が推奨されます。
- 食事制限:脂肪、カフェイン、アルコール、シトラスフルーツなどの刺激物の摂取を制限します。
- 食事後の寝る前の時間を確保:寝る前に食事をとることを避け、就寝前数時間は胃を空にします。
- 体重管理:過体重や肥満はGERDのリスクを増加させるため、肥満がある方は減量が重要です。
- GERDの症状を軽減するために、次のような生活スタイルの変更が推奨されます。
- 薬物療法
- GERDの症状を管理するために、以下の薬物が一般的に使用されます。
- 胃酸分泌抑制薬:プロトンポンプ阻害薬(PPI)やH2受容体拮抗薬などが胃酸の分泌を抑制します。
- 抗酸剤:胃酸の分泌を抑え、症状を軽減する薬物です。
- 胃酸再吸収促進薬:食道の損傷を修復するのに役立つことがあります。
- GERDの症状を管理するために、以下の薬物が一般的に使用されます。
- 手術
- 一部の患者様では、薬物療法が効果的でない場合や合併症が進行している場合に手術が検討されます。手術の目的は、食道と胃の結合部を修復し、胃酸の逆流を防ぐことです。
- 検査とフォローアップ
- GERDの治療プランは、患者様の症状と病状に応じてカスタマイズされます。治療効果を評価し、必要に応じて調整するための定期的なフォローアップが重要です。
GERDの治療は患者様の個別症状や状態に合わせて行われます。クリニックファーストエイドでは、経験豊富な医師とスタッフがGERDの診断と治療を専門的に行い、患者様の健康をサポートします。GERDに関するご質問や懸念がある場合、お気軽にご相談いただければと思います。
過敏性腸症候群(IBS)
過敏性腸症候群(IBS)の症状
過敏性腸症候群(Irritable Bowel Syndrome、IBS)は、腸の機能が正常でない疾患で、多くの人々に影響を与える慢性的な症状を引き起こします。以下は、IBSの主な症状についての詳細です。
- 腹痛
- IBSの最も一般的な症状の一つで、腹部の不快感や痛みが繰り返し現れます。痛みの程度は軽度から激烈なものまで異なります。
- 腹部の膨満感
- 腹部が膨れた感じや圧迫感を経験することがあります。これはガスのために起こることがあります。
- 下痢
- IBSの一部の患者様は、軟便や水様の下痢を経験します。これは急激な排便を伴うことがあります。
- 便秘
- 便秘型のIBSでは、便が硬く、排便が難しいことがあります。便秘の期間が長引くこともあります。
- 交互の下痢と便秘
- 一部の患者様は、時折下痢と便秘が交互に現れることがあります。
- 便の変化
- 便に粘液が混ざることがあるほか、便の形状や色が変わることがあります。
- 不快感
- 腸の不快感や痛みは、通常、食事後やストレスの増加時に悪化することがあります。
IBSの症状は個人によって異なり、症状の程度も患者様によって異なります。IBSは慢性的な疾患であり、正確な診断、評価と適切な治療、生活習慣の会以前が必要です。クリニックファーストエイドでは、IBSの診断と管理に専門的なアプローチを提供し、患者様の生活の質を改善するお手伝いをしております。心配な症状がおありの方はご相談ください。
過敏性腸症候群(IBS)の原因
過敏性腸症候群(Irritable Bowel Syndrome、IBS)は、その原因が完全には明らかにされていない複雑な疾患です。しかし、以下に、IBSの発症に関連する可能性のあるいくつかの要因と理論が示されています。
- 腸の運動異常
- IBSの一因として、腸の運動が正常でないことが挙げられます。腸の筋肉が異常に活発で、食事やストレスに反応して症状が悪化することがあります。
- 神経制御の異常
- 腸は自律神経系によって制御されており、神経の異常がIBSの症状を引き起こす可能性があります。ストレスや精神的な要因が症状に影響を与えることも考えられます。
- 精神的要因
- ストレス、不安、うつ病などの精神的な要因がIBSの症状に寄与することがあります。精神的なストレスが腸の動きに影響を与え、症状を悪化させることがあります。
- 過敏性
- IBS患者様は、一般的な腸の刺激に対して過敏に反応することがあります。これにより、腸の運動が乱れ、症状が悪化します。
- 遺伝的要因
- 遺伝的な要因もIBSの発症に寄与する可能性があります。家族歴にIBSがある場合、遺伝的な要因が関与している可能性があります。
IBSの原因は複雑で多面的であり、個々の患者様に異なる要因が影響を与えることがあります。クリニックファーストエイドでは、IBSの症状を軽減し、患者様の生活の質を向上させるための適切な治療プランを提供しています。診療を検討している方は、医師の診察を受けることをお勧めします。
過敏性腸症候群(IBS)の検査
過敏性腸症候群(Irritable Bowel Syndrome、IBS)の診断には、特定の生体学的マーカーが存在しないため、主に症状の詳細な評価と他の疾患の排除が行われます。IBSを確定的に診断するための特定の検査は存在しませんが、以下の一般的なアプローチがあります。
- 症状の評価
- 最初に、患者様の症状が詳細に評価されます。痛み、腹部膨満感、便秘、下痢などの症状の出現頻度、継続期間、および重症度などを聴取し、原因を特定していきます。
- 生活スタイルと食事の評価
- 患者様の生活スタイル、食事習慣、およびストレスレベルが評価され、IBS症状に関連する要因が特定されます。
- 血液検査
- 血液検査は、他の疾患(炎症性腸疾患や甲状腺疾患など)を排除するのに役立ちます。また、貧血や感染の兆候を確認するために行われることもあります。
- 大腸内視鏡検査
- 重度の症状や特定の病歴がある場合、大腸内視鏡検査が行われることがあります。これにより、IBS以外の大腸内の異常や炎症性腸疾患の存在を確認します。
- 便検査
- IBSと似た症状を引き起こす炎症性腸疾患や感染症を検出するために行われることがあります。
IBSは症状に基づいて診断されるため、他の疾患が排除された後に診断が確立されます。診療提供者は患者様の症状と臨床所見に基づいてIBSを診断し、適切な治療計画を立てます。
過敏性腸症候群(IBS)の治療
過敏性腸症候群(Irritable Bowel Syndrome、IBS)の治療は、症状の緩和と管理が中心です。IBSは個人によって異なるため、効果的な治療方法は患者様に合わせて調整されることがあります。以下は、IBSの治療に関する一般的なアプローチです。
- 生活スタイルの変更
- 食事療法:特定の食品を制限したり、摂取したりすることで、症状の管理が可能です。食物繊維を増やしたり、カフェインやアルコールの摂取を制限したりすることが含まれます。
- ストレス管理:ストレスはIBSの症状を悪化させる要因の一つです。リラクゼーション法や心理療法を通じてストレスを管理することが重要です。
- 適度な運動: 運動は腸の動きを促進し、便通を改善するのに役立ちます。規則的な運動習慣を持つことが推奨されます。
- 薬物療法
- 抗生物質:過敏性腸症候群に関連する腸内細菌の過剰成長がある場合、抗生物質が処方されることがあります。
- 抗不安薬および抗うつ薬:緊張や不安がIBSの症状を悪化させる場合、これらの薬物が患者様に対して効果的であることがあります。
- 腸内運動促進薬:便秘型IBSの患者様に対して、腸の運動を促進する薬物が処方されることがあります。
- 症状の管理
- 症状に応じた治療:IBSのサブタイプに応じて治療が調整されます。便秘型、下痢型、混合型などの異なるサブタイプがあります。そのタイプに応じて治療方針を計画していきます。
- 継続的なフォローアップ:患者様は定期的に診療提供者とのフォローアップを行い、症状の変化や治療効果を評価します。
IBSの治療は個別にカスタマイズされ、患者様の症状の重症度やタイプに合わせて調整されます。それによって症状の管理と生活の質の向上が期待できます。心配な症状がある場合は当クリニックまでご相談ください。
感染性腸炎
感染性腸炎の症状
感染性腸炎は、腸管に感染が広がることで引き起こされる疾患で、さまざまな症状が現れることがあります。一般的な感染性腸炎の症状は次のとおりです。
- 下痢
- 感染性腸炎の主要な症状の一つは、頻繁な下痢です。下痢は腸内の病原体や炎症によって引き起こされます。下痢の頻度や性状は感染の種類によって異なります。
- 腹痛と腹部不快感
- 下腹部に痛みや不快感を伴うことがあります。この痛みは炎症や腸管の収縮に関連しています。
- 発熱
- 感染性腸炎によって引き起こされる炎症により、発熱が起こることがあります。発熱の程度は感染の重症度によって異なります。
- 悪寒と寒気
- 感染性腸炎による症状として、悪寒や寒気が現れることがあります。
- 嘔吐
- 一部の感染性腸炎は嘔吐を引き起こすことがあります。嘔吐は感染源からの病原体摂取によって起こることが多いです。
- 血便または粘液便
- 一部の感染性腸炎によって、便に血液や粘液が混ざることがあります。これは炎症や損傷によるものです。
感染性腸炎の症状は、感染の種類や重症度、個人差によって異なります。感染性腸炎は細菌、ウイルス、寄生虫などが原因となりますが、早期の診断と治療が重要です。感染性腸炎の症状が持続する場合、または特に高熱や脱水症状がある場合は、医師の診察を受けることが推奨されます。クリニックファーストエイドでは、感染性腸炎に関する詳細な診察、検査と適切な治療を提供し、患者様の健康をサポートします。感染性腸炎に関して不安な症状、ご質問や懸念がある場合、お気軽にご相談いただければと思います。
感染性腸炎の原因
感染性腸炎は、細菌、ウイルス、寄生虫などが腸管に感染し、炎症を引き起こすことで発症します。以下は感染性腸炎の主要な原因として考えられる病原体です。
- 細菌による感染
- 大腸菌(Escherichia coli)、サルモネラ菌(Salmonella)、シガエキシア菌(Shigella)、カンピロバクター菌(Campylobacter)、リステリア菌(Listeria)などの細菌による感染が感染性腸炎の主要な原因となります。これらの細菌は、感染源として食品、水、感染者との接触などが考えられます。
- ウイルスによる感染
- ロタウイルス(Rotavirus)、ノロウイルス(Norovirus)、アデノウイルス(Adenovirus)などのウイルスによる感染も感染性腸炎の原因です。これらのウイルスは感染者からの接触や飛沫感染によって広がります。
- 寄生虫による感染
- 寄生虫による感染は一般的には細菌やウイルスに比べて少ないですが、ジアルジア(Giardia)やアメーバ(Amoeba)などの寄生虫が感染性腸炎を引き起こすことがあります。寄生虫感染は通常、汚染された水源から摂取されたり、食品を介して広まることがあります。
- 食品汚染
- 感染性腸炎は、生肉や生の卵、未加熱の乳製品、汚染された野菜や果物を摂取することによって引き起こされることがあります。食材や食品の不適切な調理、保管、衛生状態が感染源となります。
- 感染者との接触
- 感染性腸炎の感染源として感染者との密接な接触が考えられます。感染者からの飛沫感染や直接的な接触が感染を広める要因となります。
感染性腸炎の原因は多岐にわたりますが、感染源への注意と適切な衛生対策が感染予防に重要です。感染性腸炎の症状が現れた場合、早期の医療診断と治療が必要です。クリニックファーストエイドでは、感染性腸炎に関する診察と検査、治療を行っています。感染性腸炎に関する症状のご心配や懸念がある場合、お気軽にご相談いただければと思います。
感染性腸炎の検査
感染性腸炎の検査は、感染源の特定、適切な治療のために重要です。感染性腸炎の診断に使用される一般的な検査方法について説明します。
- 便検査
- 便検査は感染性腸炎の診断において最も一般的な方法の一つです。患者様の便から細菌、ウイルス、寄生虫などの病原体を検出し、感染の原因を特定します。便検査は特定の感染源を特定するのに役立ちます。
- 血液検査
- 血液検査は感染性腸炎の診断に使用されることもあります。特定の感染に関連する免疫反応を検出することで病原体を特定できます。また、白血球数の増加や炎症マーカーの上昇によって重症度の評価も行うことができます。
- 内視鏡検査
- 一部の感染性腸炎は内視鏡検査(大腸内視鏡検査など)が必要です。内視鏡を用いて腸管の内部を観察し、炎症や出血源を同定することができます。
- PCR検査
- PCR検査は、ウイルスや細菌のDNAまたはRNAを検出するために使用される高度な分子生物学的手法です。感染源の特定や病原体の遺伝子型の解析に役立ちます。
感染性腸炎の検査は、感染の種類と重症度に応じて異なります。検査が必要ないこともしばしばです。重症な場合は。正確な診断と早期の治療が感染性腸炎の管理において重要です。クリニックファーストエイドでは、感染性腸炎の診察・検査と、適切な治療を提供し、患者様の健康をサポートします。感染性腸炎の症状で心配がある場合、お気軽にご相談いただければと思います。
感染性腸炎の治療
感染性腸炎の治療は、感染の種類と重症度に応じて異なります。一般的な感染性腸炎の治療アプローチについて説明します。
- 水分補給
- 感染性腸炎による下痢や嘔吐により、体内から水分と電解質が失われることがあります。治療の第一歩は適切な水分補給です。経口補水液、静脈からの点滴も傾向水分摂取が困難な場合、中等度以上の脱水の場合に行われます。
- 症状の管理
- 下痢や嘔吐、腹痛を軽減するために、対症療法が行われます。
- 病原体の特定と対応
- 感染の原因となる病原体(細菌、ウイルス、寄生虫)を特定することが治療の一環です。感染の種類に応じて、適切な抗生物質、抗ウイルス薬、または抗寄生虫薬が処方されることがあります。
- 重症例への入院
- 一部の感染性腸炎は重症化する可能性があり、入院が必要となることがあります。入院患者様には静脈内点滴が行われることがあります。
- 予防策
- 感染性腸炎の予防は非常に重要です。適切な手洗い、食品の安全な調理、感染者との適切な接触対策などが感染を予防するのに役立ちます。
感染性腸炎の治療は、感染の種類や症状に応じて異なります。自己判断せず、医師の指導に従って治療を受けることが重要です。クリニックファーストエイドでは、感染性腸炎の治療を専門的に行い、患者様の健康をサポートします。感染性腸炎に関するご質問や懸念がある場合、お気軽にご相談いただければと思います。
貧血
貧血の症状
貧血(ひんけつ)は、体内の赤血球数やヘモグロビン量が不足する状態を指します。貧血はさまざまな原因で発生し、疾患や栄養不足によって引き起こされることがあります。以下は、貧血の一般的な症状についての説明です。
- 疲労感と倦怠感
- 貧血の主要な症状の一つは、持続的な疲労感と倦怠感です。これはヘモグロビンによって運ばれる酸素供給が全身で不足するため現れます。
- 弱さと息切れ
- 貧血の患者様は、体の筋肉や臓器に酸素が運ばれないため、身体的な弱さや軽度の運動時の息切れを経験することがあります。
- 皮膚の蒼白な変色
- 貧血の患者様の皮膚や口唇は蒼白に見えることがあります。これは血液中の赤い色素を持つヘモグロビンの低下によるものです。
- 頭痛と集中力の低下
- 貧血により脳に酸素供給が不足すると、頭痛や集中力の低下が起こることがあります。
- めまいとふらつき
- 貧血の症状として、立ち上がるとめまいやふらつきを感じることがあります。これは脳への酸素供給の低下に関連しています。
- 冷感や手足のしびれ
- 貧血の患者は冷感を感じやすくなり、手足のしびれが生じることがあります。
- 不整脈や頻脈
- 一部の貧血患者様は不整脈(心臓のリズム異常)や頻脈(心拍数の増加)を経験することがあります。
- 頭髪の脱毛
- 貧血により髪の健康が損なわれ、頭髪の脱落が増加することがあります。
貧血の症状は個人によって異なる場合があり、軽度から重度までさまざまです。疲労感や蒼白な肌色などの症状が継続する場合、医師の診断と治療を受けることが重要です。クリニックファーストエイドでは、貧血に関する評価と治療を提供し、患者様の健康をサポートします。貧血に関するご質問や懸念がある場合、お気軽にご相談いただければと思います。
貧血の原因
貧血(ひんけつ)は、体内の赤血球数やヘモグロビン量が不足する状態を指し、さまざまな原因によって引き起こされます。以下に、貧血の主な原因を説明します。
- 鉄欠乏性貧血
- 鉄欠乏性貧血は、最も一般的な貧血の原因の一つです。鉄は赤血球を形成するために必要であり、鉄不足が赤血球の生産を妨げるため、貧血が発生します。鉄不足は出血、食事の偏り、妊娠などによって引き起こされることがあります。
- ビタミン欠乏性貧血
- ビタミンB12や葉酸(ビタミンB9)の欠乏によって引き起こされる貧血をビタミン欠乏性貧血と呼びます。これらのビタミンは赤血球の正常な成熟に必要であり、不足すると貧血が発生します。ビタミン欠乏は食事の不足、吸収障害、特定の疾患に関連しています。
- 慢性疾患による貧血
- 慢性疾患(炎症性疾患、腎臓疾患、癌など)は、体内の鉄の利用を妨げるため、貧血を引き起こすことがあります。また、これらの疾患は赤血球の寿命を短縮する可能性もあります。
- 出血
- 外傷、消化管出血、月経、手術などによる出血は、急性貧血を引き起こす可能性があります。失血により体内の血液量が減少し、貧血が生じます。
- 遺伝性貧血
- 一部の貧血は遺伝的要因によるもので、特定の遺伝子変異によって引き起こされることがあります。異常な形の赤血球が作られ、それが正しく機能しなかったり、脾臓が不完全な赤血球として破壊してしまうために貧血となります。
- 感染性疾患
- 感染症(マラリアやHIVなど)は、赤血球の寿命を短縮し、貧血を引き起こす可能性があります。
- 薬物や治療による貧血
- 一部の薬物や治療法は、骨髄の機能を妨げることがあり、貧血の原因となります。
貧血はその原因に応じて異なる種類があります。正確な原因の特定が治療の第一歩です。貧血の症状、めまい、倦怠感、元気が出ないなどの症状がある場合、医師の診断と治療を受けることが大切です。クリニックファーストエイドでは、貧血に関する診察・検査と治療を行っております。貧血に関する症状で心配なことがある場合、お気軽にご相談いただければと思います。
貧血の検査
健康診断から診断へ
貧血(ひんけつ)は、体内の赤血球数やヘモグロビン量が不足する状態を指します。貧血の正確な診断は、適切な治療を提供するために不可欠です。以下では、貧血の検査について説明します。
- 一般的な健康診断
- 貧血の初期症状は一般的にはっきりと現れないことが多いため、健康診断の一環として血液検査が行われることがあります。この血液検査により、ヘモグロビン濃度や赤血球数が測定され、症状の現れていない貧血が指摘されます。
- 詳細な血液検査
- 初期の血液検査で貧血が疑われる場合、追加の詳細な血液検査が行われることがあります。これには、ヘモグロビンの電気泳動や赤血球のサイズ分布幅などが含まれます。これらの検査は貧血の原因を特定するのに役立ちます。
- 鉄パネル
- 鉄欠乏性貧血の場合、鉄の分布を知る検査が行われます。ここで、血清鉄、フェリチン(鉄貯蔵蛋白)、トランスフェリン飽和度などの体内の鉄関連のパラメータが評価されます。これにより、貧血の原因を詳細に知ることができます。
- ビタミン検査
- ビタミン欠乏性貧血の疑いがある場合、ビタミンB12および葉酸(ビタミンB9)の検査が実施されることがあります。これらのビタミンの濃度が測定され、欠乏が確認されるかどうかが判断されます。
- 造血器系の評価
- 貧血が重度で原因が不明確な場合、骨髄生検や造血器系の評価が行われることがあります。これにより、赤血球を作る臓器である骨髄異常や血液疾患が特定される可能性があります。
貧血の検査は、症状や疾患の原因を特定し、適切な治療プランを策定するために不可欠です。検査結果に基づいて、医師は最適な治療法を提案し、患者様の健康をサポートします。クリニックファーストエイドでは、貧血に関する評価と検査を専門的に行い、患者様の健康を最優先に考えています。貧血に関するご質問や懸念がある場合、お気軽にご相談いただければと思います。私たちの目標は、患者様の健康を最善の状態で維持することです。
貧血の治療
健康な生活への一歩
貧血(ひんけつ)は、体内の赤血球数やヘモグロビン量が不足する状態を指し、正確な治療が必要です。貧血の治療は、その原因と症状の重症度に応じて異なります。以下では、貧血の治療について説明します。
- 貧血の原因の特定
- 貧血の治療は、まずその原因を特定することから始まります。鉄欠乏性貧血、ビタミン欠乏性貧血、慢性疾患による貧血など、原因に応じて治療方針が異なります。
- 鉄補給
- 鉄欠乏性貧血の場合、鉄補給が主要な治療法です。鉄剤や鉄を豊富に含む食品の摂取が推奨されます。医師の指導のもとで適切な鉄補給を行います。
- ビタミン補給
- ビタミン欠乏性貧血は、ビタミンB12や葉酸の補給によって治療されます。これらのビタミンは注射やサプリメントを通じて摂取されることがあります。
- 貧血の原因疾患の治療
- 貧血が慢性疾患の結果である場合、その疾患自体の治療が不可欠です。例えば、炎症性疾患や腎臓疾患の治療が行われます。それにより貧血は是正されます。
- 輸血
- 貧血が重度で鉄やビタミン補給だけでは改善しない場合、緊急性が高い時、赤血球の輸血が行われることがあります。これにより、急速にヘモグロビン濃度を回復させることが可能です。
- 栄養指導
- 栄養指導は、貧血の再発を予防するために重要です。栄養バランスの取れた食事と必要な栄養素の摂取をサポートします。
- 症状の管理
- 貧血に伴う症状(疲労、息切れ、頭痛など)の管理も治療の一環です。適切な休息、適度な運動、ストレス管理が役立ちます。
貧血の治療は、個々の症状と原因に合わせてカスタマイズされます。クリニックファーストエイドでは、貧血の評価、診断、および治療を提供し、患者様の健康をサポートします。貧血に関するご質問や懸念がある場合、お気軽にご相談いただければと思います。私たちの目標は、患者様の健康を最善の状態で維持することです。
骨粗鬆症
骨粗鬆症の症状
骨粗鬆症は、骨密度が低下し、骨の強度が失われる骨の疾患であり、骨折のリスクが増加します。この病態には以下のような症状や兆候が現れることがあります。
- 骨折の増加
- 骨粗鬆症の最も顕著な症状の一つは、骨折の増加です。特に脊椎、骨盤、腕、脚の骨折が一般的です。日常的な活動や軽い外傷でも骨折が起こりやすくなります。
- 背中の痛み
- 脊椎の骨折が起こると、背中の痛みや姿勢の変化が現れることがあります。背中が曲がり、背中の痛みが持続的に続くことがあります。
- 身長の減少
- 脊椎の骨折により、身長が減少することがあります。脊椎の骨が崩れることで、身長が失われる現象が起こります。
- 姿勢の変化
- 脊椎の変形により、前かがみの姿勢や背中の丸まりが生じることがあります。
- 骨の弱さ
- 骨粗鬆症の患者様は、骨の弱さや儚さを感じることがあります。日常生活での活動に支障をきたすことがあります。
- 骨の痛み
- 骨粗鬆症は、骨自体に痛みを引き起こすことがあります。特に骨折した部位に痛みが生じます。
- 脊椎圧迫症状
- 脊椎の骨折が脊髄や神経に圧迫をかけることがあり、これにより神経痛、感覚異常、筋力低下などの症状が生じます。
- 側彎
- 脊椎の骨折や変形により、背中が側方に曲がる側彎(脊柱側弯症)が起こることがあります。
骨粗鬆症は、初期段階では症状がほとんど現れず、進行してから気付かれることが多い疾患です。しかし、早期に診断し、適切な治療や予防策を講じることが骨粗鬆症の進行を遅らせ、骨折のリスクを低減させる鍵となります。骨粗鬆症の症状に不安を感じる場合は、医師と相談し、適切なスクリーニングや治療を受けることをお勧めします。クリニックファーストエイドでは、骨粗鬆症に関する診察・検査、治療を行っております。 ご心配な症状がある場合はご相談ください。
骨粗鬆症の原因
骨粗鬆症は、骨組織が骨量や骨密度が低下し、骨が弱くなる疾患です。この疾患の主な原因は多くの要因が組み合わさって引き起こされます。
- 加齢
- 骨粗鬆症は年齢と共に発症リスクが増加します。骨の形成と分解のバランスが加齢に伴い乱れ、骨密度が低下します。
- 遺伝
- 遺伝的要因も骨粗鬆症の発症に影響を与えることがあります。家族に骨粗鬆症がいる場合、遺伝的な傾向が高まります。
- 性別
- 女性は男性に比べて骨粗鬆症のリスクが高い傾向があります。特に閉経後の女性は骨密度が急速に低下するため、注意が必要です。
- 閉経後のホルモンの変化
- 女性の閉経後にエストロゲン(女性ホルモン)の分泌が減少することが、骨粗鬆症の原因となります。男性のテストステロン(男性ホルモン)の減少も関与することがあります。
- 栄養不良
- 適切な栄養素が不足すると、骨の形成に必要なカルシウムやビタミンDの吸収が阻害され、骨粗鬆症のリスクが高まります。
- 喫煙と過度のアルコール摂取
- 喫煙や過度のアルコール摂取は、骨の健康に悪影響を及ぼし、骨粗鬆症のリスクを増加させます。
- 特定の薬物
- 一部の薬物、特に長期間使用されるステロイド薬や抗てんかん薬など、骨の健康に影響を与える可能性があります。
- 低体重や運動不足
- 過度の体重減少や運動不足は、骨の健康に悪影響を及ぼす可能性があります。
骨粗鬆症の原因は多岐にわたりますが、予防や早期の診断が重要です。健康的な生活習慣、バランスの取れた食事、適切な運動、喫煙や過度のアルコール摂取の制限は、骨粗鬆症のリスクを低減させるのに役立ちます。骨粗鬆症の検査や治療については、医師との相談が不可欠です。クリニックファーストエイドでは、患者様に適切なケアとアドバイスを提供し、骨粗鬆症の診断、治療を行っております。
骨粗鬆症の検査
骨粗鬆症は、骨の健康に関する問題を早期に発見し、適切な治療や予防策を講じるために検査が重要です。以下は、骨粗鬆症の検査方法についての詳細です。
- 骨密度測定(DXAスキャン)
- 骨粗鬆症の診断に最も一般的に使用される検査方法です。DXA(Dual-energy X-ray Absorptiometry)スキャンは、特に腰椎と大腿骨の骨密度を測定し、骨の健康状態を評価します。この検査は非侵襲的で痛みはありません。
- X線
- 骨折や骨の変形を確認するために、X線検査が行われることがあります。しかし、骨粗鬆症の早期段階では、骨密度測定よりも感度が低いため、診断には限界があります。
- 血液検査
- 血液中のカルシウムやビタミンDの濃度を測定することがあります。低いカルシウムやビタミンDの値は、骨粗鬆症であることを示します。
- 骨折評価
- 医師は、患者様の年齢、性別、身長、体重、家族歴、過去の骨折歴などを考慮して、骨粗鬆症に対するリスク評価を行います。これにより、骨折の危険性を評価し、予防策を立てるのに役立ちます。
骨粗鬆症の検査は、患者様の年齢、性別、リスク要因などに基づいて医師が選択します。早期の診断と適切な治療は、骨粗鬆症の進行を遅らせ、骨折のリスクを軽減するために重要です。クリニックファーストエイドでは、骨粗鬆症の診察・検査と治療を行っております。心配な症状がある方は早めにご相談くだい。
骨粗鬆症の治療
骨粗鬆症の治療は、骨の健康を維持し、骨折のリスクを最小限に抑えるために重要です。以下は、骨粗鬆症の治療オプションについての詳細です。
- 薬物療法
- 骨粗鬆症の治療には、骨の密度を増加させるための薬物が使用されます。一般的な薬物には、ビスフォスフォネート、骨形成促進剤、モノクローナル抗体が含まれます。これらの薬物は、骨の再吸収を抑制し、骨密度を向上させるのに役立ちます。
- カルシウムとビタミンDの補給
- 適切なカルシウムとビタミンDの摂取は、骨の健康に不可欠です。これらの栄養素は、骨形成と修復に寄与します。食事やサプリメントを通じて不足分を補給することが推奨されます。
- 運動
- 適度な運動は、筋肉を強化し、骨の健康を促進します。重力を受ける運動(ウォーキング、ジョギング、重量挙げなど)は特に効果的です。医師の指導のもとで行うことが大切です。
- 生活スタイルの変更
- 喫煙や過度のアルコール摂取を控え、バランスの取れた食事を摂ることも骨粗鬆症の管理に役立ちます。
- 骨密度モニタリング
- 骨粗鬆症の治療中、定期的に骨密度スキャンを受けることが勧められます。これにより、治療効果が確認され、必要に応じて治療計画が調整されます。
- 個別化された治療計画
- 骨粗鬆症の治療は患者様の年齢、性別、骨密度、リスク因子に基づいて個別に設計されます。医師が最適な治療法を決定し、患者様の健康をサポートします。
クリニックファーストエイドでは、骨粗鬆症の診察・診断と治療を行っております。骨粗鬆症についての正確な情報と個別化された治療を受けることによって、骨折のリスクを軽減しましょう。
睡眠障害(不眠)
睡眠障害(不眠症)の症状
睡眠は体や心の健康に重要ですが、不眠症(睡眠障害)は多くの人に影響を及ぼします。以下は、不眠症の一般的な症状です。
- 入眠困難
- 不眠症の主要な症状は、寝付きが悪いため、入眠に時間がかかることです。寝床での辛抱強い待ち時間が不安を増幅させることがあります。
- 途中で目が覚める
- 不眠症の患者様は、夜中や早朝に目が覚め、再び眠りにつけないことがあります。これにより、睡眠の断片化が生じます。
- 睡眠の質の低下
- 不眠症の人は、眠っている間に頻繁に目を覚まし、浅い睡眠状態になることがあり、睡眠の質が低下します。
- 日中の眠気
- 不眠症のため、日中に過度の眠気を感じることがあり、仕事や日常生活に支障をきたすことがあります。
- 神経過敏
- 不眠症の人は、感情的に不安やイライラしやすくなることがあります。
- 集中力の低下
- 不眠症は認知機能にも影響を及ぼし、注意力や記憶力の低下が見られることがあります。
- 身体症状
- 不眠症により、頭痛、胃の不調、筋肉のこわばりなど、身体的な不調が生じることがあります。
- 精神的健康への影響
- 長期間の不眠症は、うつ病や不安障害などの精神的な健康問題を引き起こす可能性があります。
不眠症は様々な要因によって引き起こされる可能性があり、適切な治療法を見つけるためには医師との相談が必要です。クリニックファーストエイドでは、不眠症に対する総合的な評価と治療の選択肢を提供し、患者様の睡眠の改善をサポートしています。
睡眠障害(不眠症)の原因
睡眠障害(不眠症)は、様々な要因によって引き起こされる可能性があります。以下に、一般的な不眠症の原因について詳しく説明します。
- ストレスと精神的な圧力
- 日常生活でのストレス、不安、仕事や家庭の問題、心配事などが、不眠症の主要な原因となることがあります。心理的なプレッシャーやストレスが、睡眠の質を低下させることがあります。
- 環境要因
- 環境要因も不眠症の原因となり得ます。騒音、明るい光、寝具の不快さ、寝室の温度などが睡眠に影響を与えることがあります。
- 不規則な生活習慣
- 不規則な睡眠時間、長い昼寝、寝る前の運動や食事、カフェインやアルコールの摂取は、睡眠の乱れを引き起こす可能性があります。
- 身体的な疾患
- 慢性的な疾患や疼痛、呼吸器疾患、心臓病、甲状腺の問題などの全身疾患が、不眠症を誘発することがあります。
- 薬物や医薬品
- 一部の薬物、特に刺激性の薬物や抗うつ薬、利尿薬などは、睡眠に影響を及ぼすことがあります。
- 精神疾患
- 不眠症は、うつ病、不安症、統合失調症などの精神疾患の症状として現れることがあります。
- 加齢
- 年齢とともに、睡眠の質が低下し、不眠症のリスクが高まることがあります。
不眠症の原因は個人によって異なることがあり、正確な診断と治療が必要です。クリニックファーストエイドでは、経験豊富な医師が患者様の状態を評価し、適切な治療法を提供します。不眠症に悩む方は、医師の診察を受けることをお勧めいたします。
睡眠障害(不眠症)の検査
睡眠障害(不眠症)の診断と治療の第一歩は、正確な検査と評価です。患者様の症状と健康歴を理解し、適切な治療計画を立てるために、以下の検査手法が一般的に使用されます。
- 睡眠記録
- これには、就寝時間、目覚めた時間、夜中に目が覚めた回数、日中の眠気などが含まれます。これにより、不眠のパターンを理解する手助けになります。
- 医師による評価
- 医師が患者様の症状や身体的な状態を評価します。これには、身体検査や健康歴の詳細な質問が含まれます。
- 睡眠多相ポリソノグラフィー(PSG)
- PSGは、睡眠中の身体の機能を評価するための包括的な検査です。これには、脳波、心拍数、呼吸、筋肉の活動、眼球運動などが含まれます。不眠症の原因を特定するのに役立ちます。
- 睡眠時の血液酸素濃度測定
- 低酸素状態が睡眠の質に影響を及ぼすことがあるため、酸素濃度を測定することがあります。
睡眠障害の正確な診断は、適切な治療計画を立てるために不可欠です。クリニックファーストエイドでは、医師が患者様の状態を評価し、最適な治療法を提供するための検査を行っています。不眠症に悩む方は、原因の究明、早期治療のために早めに診察を受けることをお勧めします。
睡眠障害(不眠症)の治療
睡眠障害、特に不眠症は、日常生活に大きな影響を及ぼすことがありますが、幸いにも多くの治療法が利用可能です。以下は、不眠症の治療に関する情報です。
- 行動療法
- 不眠症の治療の第一選択肢として行動療法があります。これには、睡眠の習慣を改善し、睡眠の質を向上させるための方法が含まれます。就寝・起床の時間を一定に保つ、寝室を快適な環境にする、寝る前の刺激的な活動を避けるなどの具体的なアプローチが含まれます。
- 薬物療法
- 行動療法では不十分な場合は、睡眠薬が考慮されます。一般的な薬物には、睡眠導入薬や睡眠維持薬が含まれ、適切な用量と期間で使用することが重要です。
- カウンセリング
- ストレス、不安、うつ病などの心理的な要因が不眠症を引き起こすことがあります。カウンセリングや認知行動療法を受けることで、これらの要因を取り扱い、睡眠の質を向上させることができます。
- 生活スタイルの見直し
- 適切な生活習慣を持つことが睡眠の改善に寄与します。規則的な運動、健康的な食事、ストレス管理技術の導入などが含まれます。
- 睡眠薬への依存を避ける
- 薬物療法を受ける場合でも、薬物への依存を防ぐため、医師の指導に従い、適切に薬物を使用することが大切です。
- 睡眠の環境改善寝
- 室の環境を快適にし、睡眠の質を向上させるために、適切なマットレスや枕、遮光カーテンなどを検討しましょう。
クリニックファーストエイドでは、不眠症の治療に関する専門的な診察と治療プランを提供しており、患者様が健康的な睡眠を取得し、日常生活の品質を向上させるお手伝いをしています。不眠症に苦しんでいる場合、ぜひご相談ください。
不安障害(不安症状)
不安症状(不安障害)の症状
不安症状、または不安障害は、様々な身体的、感情的、および行動的な症状を引き起こす精神的な健康の問題です。不安症状を経験する人々は、これらの症状を理解し、適切な支援を受けることが重要です。
以下は、一般的な不安症状の例です。
- 身体的症状
- 頭痛やめまい
- 疲労感
- 筋肉の緊張やこわばり
- 胸部不快感や息切れ
- 高血圧や心拍数の増加
- 胃の不快感や消化不良
- 感情的症状
- 常に不安や緊張感を感じる
- 恐怖や不安に対する過度の反応
- 不安や恐れに対する制御が難しい
- 不安による焦燥感や不安感
- 行動的症状
- 過度な回避行動(社交的な場面や特定の場所を避けるなど)
- 声を上げる、かたくなに座るなどの神経症的な習慣
- 常に心配事を持っている
- 急なパニック発作
これらの症状は、不安症状を経験する人々によって異なります。不安障害は個人差が大きいため、専門的な診断と治療が必要です。不安症状が長期間続く場合、専門の医療提供者に相談することが重要です。治療法には、心理療法、薬物療法、またはこれらの組み合わせが含まれることがあります。
不安症状は生活の質に大きな影響を与えることがあるため、早期の対応と適切な治療が不可欠です。不安症状を経験している方は、専門家のサポートを受けることで、症状の軽減や管理が可能です。
不安症状(不安障害)の原因
不安症状や不安障害の原因は、個人によって異なることがありますが、一般的に以下の要因が関与していることがあります。
- 遺伝的要因
- 遺伝的な傾向は、不安症状の発症に寄与する可能性があります。家族内で不安障害の歴史がある場合、個人が不安症状を経験するリスクが高まることがあります。
- 脳化学の変化
- 不安症状は、脳内の神経伝達物質や化学物質のバランスの変化に関連しています。セロトニンやノルエピネフリンなどの神経伝達物質の不均衡が不安障害を引き起こすことがあります。
- 生活ストレス
- 長期間にわたる過度のストレスやトラウマ体験は、不安症状のリスクを高めることがあります。仕事、学業、家庭内の問題などがストレスの原因となることがあります。
- 生活スタイル
- 不規則な食事、不十分な睡眠、運動不足など、生活スタイルの要因も不安症状の原因となり得ます。健康的な生活習慣の欠如が不安障害を悪化させることがあります。
- 思考パターン
- 否定的な思考パターンや過度な心配が、不安症状を悪化させる可能性があります。自己評価が低い場合や、過去の失敗に過度にこだわることも原因となることがあります。
- 身体的疾患
- 一部の身体的疾患や疾患の症状が不安症状を引き起こすことがあります。甲状腺異常、心臓病、糖尿病などが該当します。
不安障害の原因は複雑で多様であり、個人の状況によって異なります。不安症状を持つ方は、専門の医療提供者に相談し、詳細な評価と適切な治療を受けることが重要です。早期の対応とサポートを受けることで、不安症状の管理と改善が可能です。
不安症状(不安障害)の検査
不安症状(不安障害)の検査
不安症状や不安障害の症状が持続的または重度である場合、医師は正確な診断のためにさまざまな検査を実施することがあります。以下は一般的な不安障害の検査についての情報です。
- 精神的評価
- 医師や精神保健専門家は、患者様の症状や病歴を詳細に評価します。不安症状の種類や頻度、期間などを確認し、他の精神疾患との鑑別診断を行います。
- 身体検査
- 不安障害に関連する身体的な症状や合併症を確認するため、身体検査が行われることがあります。心臓、肺、甲状腺などの健康状態を評価します。
- 血液検査
- 血液検査は、不安症状に関連する生化学的な変化や甲状腺異常などを検出するのに役立ちます。血液中の特定の指標を調べることがあります。
- 心電図(ECG)
- 不安症状に伴う心臓の問題を確認するために、心電図検査が行われることがあります。心拍数やリズムの異常を検出します。
- 脳画像検査
- 症状が重い場合や脳の異常が疑われる場合、MRI(磁気共鳴画像)やCT(コンピュータ断層撮影)などの画像検査が実施されることがあります。
- 症状の評価尺度
- 医師や臨床心理士は、不安症状の重症度を評価するために標準的な評価尺度やアンケートを使用することがあります。
不安症状の正確な診断は重要であり、患者様の症状を適切に理解し、適切な治療プランを立てるために不可欠です。不安症状に悩む方は、医療専門家に相談し、適切な検査と治療を受けることをお勧めします。
不安症状(不安障害)の治療
不安症状や不安障害の治療は、その症状の程度と種類によって異なります。以下は一般的な不安障害の治療法についての情報です。
- 精神療法(心理療法)
- 認知行動療法(CBT): 不安症状の治療に最も効果的とされるアプローチの一つです。患者様は不安の原因を理解し、不安に対処するスキルを習得します。
- 対人療法:不安障害が社会的な関係に関連している場合、対人療法は対人関係の改善を目指します。
- 薬物療法
- 抗不安薬:ベンゾジアゼピンやセロトニン再取り込み阻害薬(SSRI)などが、不安症状の軽減に使用されることがあります。
- 抗うつ薬:不安とうつ症状が共存する場合、抗うつ薬が処方されることがあります。
- リラクセーション法
- 深呼吸法や瞑想:ストレスの軽減とリラクセーションを促進します。
- ライフスタイルの変更
- 健康的な生活習慣:適切な食事、運動、十分な睡眠は不安症状の管理に役立ちます。
- サポートグループ
- 不安障害のサポートグループ:他の人と経験を共有し、励まし合うことで、治療プロセスがサポートされます。
治療法は患者様の個別のニーズに合わせてカスタマイズされるべきです。不安症状は適切な治療で管理できる可能性があります。不安症状に悩む方は、医療専門家に相談し、適切な治療プランを立てることをお勧めします。
抑うつ症状(うつ病)
抑うつ症状(うつ病)の症状
抑うつ症状、一般的にはうつ病として知られています、は身体的、感情的、行動的なさまざまな症状を引き起こすことがあります。以下は一般的なうつ病の症状ですが、個々の症状やその程度は患者様によって異なります。
- 気分の変化
- 持続的な悲しみや沮喪: うつ病の主要な特徴であり、患者様は長期間にわたって持続的な悲しみや沮喪を感じます。
- 興味や楽しみの喪失: 以前楽しんでいたことに対する興味を喪失することがあります。
- 身体的症状
- 疲労感: 常に疲れている感じがあります。
- 睡眠障害: 不眠症や過度の睡眠、または睡眠の質の低下があります。
- 食欲の変化: 食欲の減少または増加がみられることがあります。
- 感情的症状
- 無価値感や罪悪感: 自分を無価値だと感じ、罪悪感を抱くことがあります。
- 自己評価の低下: 自己評価が低く、自分自身に対する否定的な評価が増えます。
- 考議的症状
- 集中力の低下: 作業や日常活動に対する集中力が低下します。
- 決断力の低下: 意思決定が難しくなり、決断を下すことが難しくなります。
- 身体症状
- 頭痛や体の不調: 身体的な不調や慢性的な痛みが伴うことがあります。
これらの症状が、個人の日常生活に重大な影響を与える場合、医療専門家の診断と治療が必要です。抑うつ症状は適切な治療とサポートで管理できる可能性があります。早期の介入と適切な治療は、うつ病の症状の軽減に役立ちます。医師や心理カウンセラーに相談し、治療プランを共に立てることが重要です。
抑うつ症状(うつ病)の原因
抑うつ症状(うつ病)は、複数の要因が組み合わさることによって引き起こされる複雑な状態です。個々の症例において、特定の要因が重要であるかどうかは異なりますが、以下に一般的な原因や要因をいくつか示します。
- 生物学的要因
- 遺伝:家族歴にうつ病を持つ人は、遺伝的要因によりリスクが高まることがあります。特定の遺伝子が関与する可能性があります。
- 脳の化学物質:脳内の神経伝達物質(セロトニン、ノルエピネフリンなど)のバランスが崩れることがうつ病の原因とされています。
- 心理的要因
- ストレス:長期間にわたるストレスや過度のストレスは、うつ病のリスクを高めることがあります。
- トラウマ:過去のトラウマ体験、虐待、または喪失体験がうつ病の原因となることがあります。
- 生活状況と環境要因
- 社会的孤立:孤立感や社会的な孤独は、うつ病のリスクを高めることがあります。
- 経済的困難:財政的な問題や雇用不安は、うつ病の原因となることがあります。
- 生活習慣と健康要因
- アルコールや薬物の乱用:これらの物質の乱用は、うつ病のリスクを高めることがあります。
- 睡眠不足:睡眠の不足はうつ病の症状を悪化させることがあります。
以上の要因は、個人のうつ病の発症に影響を与える可能性があります。重要なのは、これらの要因が相互に作用し、症状を引き起こす可能性があることです。抑うつ症状が続く場合、専門医や心理カウンセラーと協力して原因を特定し、適切な治療プランを策定することが重要です。
抑うつ症状(うつ病)の検査
抑うつ症状(うつ病)を正確に診断し、適切な治療プランを立てるために、医師は様々な検査手法を使用します。以下は、うつ病の検査に関する詳細です。
- 臨床面接
- 詳細な歴史:医師は患者様の病歴を詳細に聞き取り、過去の精神的な問題や症状の経過を把握します。
- 症状の評価:患者様の感情、行動、思考、体調などの症状を評価し、うつ病の診断に関する情報を収集します。
- うつ病自己評価尺度
- 患者様自身の評価:医師は患者様にうつ病の症状に関する質問をし、患者様の自己評価尺度を使用して症状の程度を把握します。
- 身体検査
- 身体的疾患の排除:一部の身体的な疾患がうつ病の症状を模倣することがあるため、身体的な問題を排除するために必要な検査を実施します。
- 精神状態評価
- うつ病の重症度評価:医師はうつ病の重症度を評価するために、標準的な評価尺度を使用することがあります。
- 血液検査
- 生化学的マーカーの検査:一部の血液検査は、うつ病の診断や治療に役立つ生化学的マーカーを評価するのに役立ちます。
- 脳画像検査
- MRIやCTスキャン:うつ病患者様の脳の構造を評価するために、MRI(磁気共鳴画像)やCT(コンピュータ断層撮影)スキャンを使用することがあります。
- その他の検査
- 特殊な評価:うつ病の診断に関して難しい場合、専門家は特殊な評価ツールや評価尺度を使用することがあります。
うつ病の検査は、症状の原因を特定し、適切な治療法を選択するために重要です。症状に苦しんでいると感じた場合、専門家の診断と指導のもとで適切な検査を受けることが大切です。
抑うつ症状(うつ病)の治療
抑うつ症状(うつ病)は、適切な治療を受けることで改善できる精神的な健康の問題です。以下は、うつ病の治療に関する情報です。
- 心理療法(カウンセリング)
- 認知行動療法(CBT): CBTは、抑うつの症状を軽減するための主要なアプローチで、マイナスの思考パターンを変更し、健康的な行動を促進します。
- 対人療法: 対人療法は、人間関係の問題に焦点を当て、コミュニケーションスキルの向上や感情の処理に役立ちます。
- 薬物療法
- 抗うつ薬: 医師が処方する抗うつ薬は、神経伝達物質のバランスを調整し、抑うつ症状を軽減するのに役立ちます。
- 自己ケアと生活習慣の改善
- 健康的な食事: バランスの取れた食事と栄養素を摂ることは、うつ病の管理に役立ちます。
- 運動: 運動は脳の化学物質を改善し、ストレスを軽減する助けになります。
- 十分な睡眠: 良質な睡眠は精神的な健康に重要で、うつ病の症状に対抗するのに役立ちます。
- サポートグループ
- 同じ症状を共有: サポートグループで他の人と経験を共有することは、孤独感を軽減し、希望と理解を得る手助けになります。
- 専門家のフォローアップ
- 症状の経過: 専門家と定期的に連絡を取り、症状の経過を報告し、治療計画を調整します。
うつ病の治療は個人に合わせて行われ、時間がかかることがあります。重要なのは、専門家の指導のもとで治療を受け、継続的なサポートを受けることです。うつ病は治療可能であり、適切なアプローチを選択することで、回復への道が開けます。
